Bài viết Tỷ suất bệnh và các nguyên tắc chung của tác giả David Silver; được biên dịch bởi Bác sĩ Nguyễn Hoàng Chương, Bác sĩ tại Bệnh Viện Nhi Trung Ương Việt Nam.
Khoảng 8 triệu người ở Vương quốc Anh đang phải gánh chịu các dạng bệnh thấp, và ước tính rằng 1/5 các trường hợp tư vấn bác sĩ là do các dạng biểu hiện của bệnh thấp hay vấn đề cơ xương khớp.
Các vấn đề về khớp vai chiếm 1 trong mỗi 170 người trưởng thành bất kì đến tư vấn mỗi năm, trong khi các vấn đề về lưng chiếm 1 trong 30 người trưởng thành tư vấn mỗi năm.
Do đó, hiển nhiên rằng, các vấn đề về lưng nhìn chung phổ biến gấp 5 lần trong thực hành lâm sàng hơn là các vấn đề ở vai. Thậm chí dù là vậy, nhưng các bác sĩ vẫn sẽ gặp khoảng 20 – 30 trường hợp vai một năm, tính trong một danh sách bệnh trung bình.
Billings và Mole đã ghi nhận một nghiên cứu tiến cứu trong thực hành đa khoa ở London, cho thấy 10.6% bệnh nhân xuất hiện vấn đề thấp khớp mới. Trong số này, 30% là các vấn đề về thắt lưng cùng – cụt, 15% vấn đề cột sống cổ, 26% bệnh lý thoái hóa khớp và 20% bệnh lý thấp mô mềm ngoài khớp.
Chấn thương, bao gồm những tổn thương trong thể thao, chiếm 35% trong những vấn đề trên. Tỉ suất bệnh trong các cơ sở đa khoa ở Anh và Hà Lan được ước tính là 6.6 – 25 trên 100 bệnh nhân đăng kí mỗi năm. Tỉ suất bệnh báo cáo mỗi năm ít hơn tại Anh và xứ Wales và cao hơn tại Hà Lan.
Khi đánh giá tần suất các nguyên nhân của đau vai, thì bất ổn định khớp vai thường xảy ra ở lứa tuổi dưới 25, viêm gân do vận động quá mức (“bắt chẹn”) thường nằm trong lứa tuổi 25 – 40, và viêm dính bao khớp vai (“cứng vai”) thường xảy ra ở nhóm tuổi trên 40, và tỉ lệ này cao hơn trong nhóm bệnh nhân tiểu đường.
Thuật ngữ “bắt chẹn” có ý diễn tả tổn thương ở gân cơ trên gai bị bắt chẹn dưới mỏm cùng vai. Bệnh lý viêm khớp chiếm khoảng 5.5% trong số những vấn đề này, và thường sẽ có một vài ca khớp viêm được tiêm steroid, miễn là đã chẩn đoán lâm sàng thể viêm khớp trước đó.
Do đó, hiển nhiên các bác sĩ đa khoa sẽ chẩn đoán và điều trị hiệu quả những bệnh lý này bằng phương pháp mà họ có thể tự thực hiện, và nếu không có nguyên nhân nào khác, bệnh nhân sẽ được đảm bảo về phương thức trị liêu nhanh chóng, hiệu quả cho một tình trạng đau đớn và gây khó khăn vận động, loại bỏ được thời gian trì hoãn mà nhiều bệnh nhân trải qua khi đến các phòng khám ngoại trú.
Chẩn đoán xác định những tình trạng này cần các nghiệm pháp thăm khám động tác chủ động, thụ động và kháng lực của các cơ và khớp bị ảnh hưởng, và cần liên hệ đến giải phẫu lâm sàng.
Trong trường hợp nghi ngờ, phim X-quang, xét nghiệm máu, bao gồm độ lắng hồng cầu, chụp cộng hưởng từ MRI và siêu âm, tất cả có thể hỗ trợ chẩn đoán phân biệt. Một bệnh sử kĩ lưỡng, bao gồm thời điểm khởi phát, chấn thương, yếu tố nghề nghiệp, thể thao, công việc và sinh hoạt, là những điều thiết yếu. Việc đánh giá kĩ càng này sẽ giúp các bác sĩ thêm tự tin trong việc xử lý các bệnh lý một cách chính xác và thành công.
Cũng như mọi chuyên ngành khác trong y khoa, thu thập một bệnh sử cẩn thận và hoàn chỉnh là một việc hệ trọng; thông thường, bác sĩ sẽ hình thành chẩn đoán thậm chí trước cả khi thăm khám bệnh nhân. Ví dụ, tình trạng rách gân thường đựợc biết có tính di truyền, và một bệnh sử kĩ lưỡng sẽ hé lộ khi một bệnh nhân gặp vấn đề gân gót Achilles hay đầu dài cơ nhị đầu sẽ từng có người mẹ hay người bà với vấn đề tương tự.
Hiển nhiên là, điều này sẽ cảnh báo bác sĩ không được tiêm ste- roid vào vùng chung quanh gân đó. Các steroid là những chất có hại khi dùng không hợp lí, và trong thời điểm đầy tranh cãi này, không bao giờ được tiêm hoạt chất này vào gân. Một bệnh nhân bị rách gân được tiêm steroid trước đó 1-2 tuần đều sẽ được tư vấn rằng đó là do anh ta/cô ta đã được tiêm steroid.
Thực tế, tình huống này nhiều khả năng liên hệ với tính di truyền của bệnh. Cần thiết chẩn đoán chính xác theo giải phẫu cơ thể mỗi bệnh nhân bằng cách thăm khám cẩn thận và hiểu rõ giải phẫu chức năng. Điều này đặc biệt quan trọng khi chẩn đoán nguyên nhân gây đau vai. Hiểu rõ giải phẫu vùng khớp vai, bao khớp và biên độ xoay sẽ giúp tiếp cận chẩn đoán chính xác tình trạng và đáp ứng tốt với điều trị.
Qui tắc này áp dụng cho tất cả mọi tình trạng dù có thể dễ dàng điều trị bằng thủ thuật, và các chương kế tiếp sẽ miêu tả chi tiết điều này. Kĩ thuật vô khuẩn được áp dụng cho mọi đợt tiêm. Steroid là một hoạt chất kháng viêm, và khi hiện diện nhiễm trùng, đây sẽ là một công thức tai họa.
Hậu quả là, khi có nhiễm khuẩn khu trú, ví dụ như viêm mô tế bào, viêm nhọt hay các thể nhiệm tụ cầu khác, việc tiêm steroid cần phải tránh. Tương tự, bất kì nghi ngờ nhiễm khuẩn nào ở vùng khớp cũng là một chống chỉ định tuyệt đối cho việc tiêm steroid. Nếu hiện diện nhiễm khuẩn hệ thống, bác sĩ cũng cần cẩn thận khi thực hiện tiêm steroid. Vào thời gian đầu, khi mà bệnh lao còn phổ biến, các bác sĩ đã thực hiện thủ thuật này một các cẩn trọng và tránh dùng steroid toàn thân để ngăn đợt bùng phát của bệnh, và các cảnh báo này vẫn còn giá trị cho tới ngày hôm nay. Ở một số vùng, khi mà tỉ suất bệnh lao một lần nữa gia tăng, thì sự cảnh giác này lại được khuyến cáo.
Các hiệp hội hỗ trợ khu- yến cáo các hội viên của họ đeo găng tay vô khuẩn khi thực hiện các thủ thuật, bao gồm tiêm khớp. Luôn luôn rửa tay trước đó, và nếu khả thi, thực hiện kĩ thuật vô khuẩn “không đụng chạm”. Luôn dùng các lọ nhỏ đơn liều, nếu có thể để tránh đưa chất nhiễm vào dung dịch tiêm.
Sát khuẩn khu vực tiêm và nắp lọ thuốc bằng kĩ thuật vô khu- ẩn phù hợp, dựa theo qui trình của cơ sở và qui trình tốt nhất. Việc này cho phép người thực hiện lau rửa và đảm bảo điều kiện an toàn. Ngày nay, hầu như các bác sĩ sử dụng xy-lanh và kim tiêm được chiếu tia gamma khử khuẩn, dùng một lần và hủy bỏ an toàn.
Tiêm cẩn thận và chậm rãi. Việc này được đề cập có chủ ý, nhằm nhấn mạnh rằng bệnh nhân có thể lo sợ trước một thủ thuật được đồn đoán là rất đau. Điều cần thiết là người thực hiện cần điềm tĩnh và khiến bệnh nhân thư giãn hơn. Khi bệnh nhân thư giãn, các cơ cũng sẽ thư giãn, đảm bảo việc tiêm sẽ đưa dung dịch nhẹ nhàng vào bên trong, khiến cho toàn bộ qui trình sễ dàng và không phải tạo áp lực lên xy-lanh.
Thực tế là, với tất cả thủ thuật tiêm, thuốc sẽ được nhẹ nhàng bơm vào trong, không cần tác dụng lực dù là nhỏ nhất. Cũng như tất cả các thủ thuật, vẫn có một ngoại lệ cần phải chú ý, đó là khi tiêm vào vùng mô liên kết dày của khớp nối gân – cơ, như trong trường hợp khớp khuỷu tay của những người chơi tennis và golf (viêm khớp khuỷu tay trong và ngoài), sẽ có thể có kháng lực chống lại mũi tiêm; lúc này, cần đảm bảo mũi kim được cố định chắc vào xy-lanh.
1. Tần suất tiêm
Không có qui tắc ràng buộc về tần suất tiêm vùng khớp hay mô mềm có triệu chứng, hay một bệnh nhân có nhiều chẩn đoán đi kèm. Thông thường, có thể giả định số lần tiêm tối thiểu và liều tiêm thấp nhấp có hiệu quả. Dù rằng các thuốc steroid tiêm nội khớp không hấp thu vào hệ thống, nhưng một số trường hợp vẫn có thể không tránh khỏi xảy ra.
Kết quả là, càng tiêm nhiều lần, càng có nhiều khả năng, theo lý thuyết, bệnh nhân gặp phải các biến chứng do dùng steroid kéo dài, và chứng ta đều cảnh giác trước những hệ quả không mong muốn mà nó gây ra. Chỉ cần nhớ lại bệnh nhân đã từng sử dụng steroid kéo dài trước đây để điều trị hen hay viêm khớp dạng thấp, để từ đó xem xét những tác dụng phụ có thể.
Một lời khuyên chung thường là, trong trường hợp cần thiết, một bệnh nhân có thể được tiêm steroid với chu kỳ 3-4 tuần, và có thể không vượt quá 3-4 lần tiêm trên một tổn thương trong quá trình 1 năm. Quan điểm của tác giả là, sau 2 hay 3 mũi tiêm mà không đạt được kết quả mong muốn, bác sĩ nên xem lại chẩn đoán. Dĩ nhiên, nếu kê thêm liều steroid bổ sung, bác sĩ cần biết bệnh nhân sẽ trải qua những tác dụng phụ không mong muốn đi kèm điều trị steroid kéo dài.
Điều này sẽ dấy lên câu hỏi về lý do một mũi tiêm không tạo được kết quả mong muốn. Cần cân nhắc sau khi lần thử đầu tiên không thành công, và nhà lâm sàng nên xem lại chẩn đoán chính xác hay chưa, hoặc đã xác định đúng vị trí chưa. Trong những trường hợp này, cần phối hợp tiêm dưới hướng dẫn hình ảnh học.
2. Kháng đông
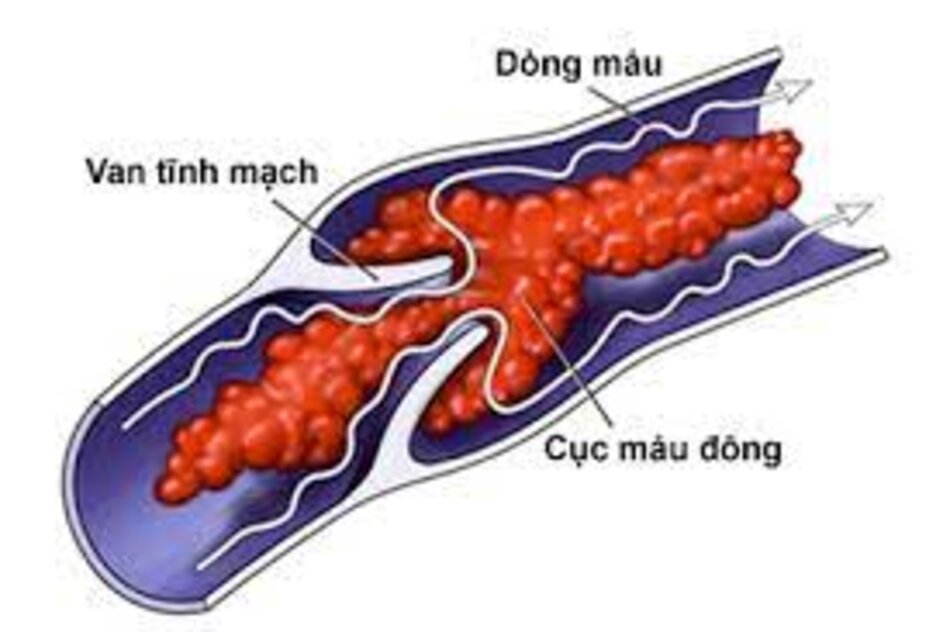
Quyết định tiêm trên bệnh nhân sử dụng kháng đông cần được đánh giá cẩn thận.
Các khuyến cáo lâm sàng hiện tại cho rằng, bệnh nhân không cần thiết ngưng thuốc kháng đông, miễn là chỉ số chuẩn hóa quôc tế INR nằm trong ngưỡng trị liệu và không vượt quá 4.5.
Nguy cơ của việc ngưng kháng đông có thể sẽ không đáng kể so với lợi ích thu được nhờ mũi tiêm, nên mọi bệnh nhân cần được đánh giá dựa trên các đặc điểm cá nhân.
Những bệnh nhân đang sử dụng thuốc kháng đông đường uống có thể không cần ngưng trị liệu. Nhà sản xuất đưa ra các khu- yến cáo riêng biệt, cần phải tuân theo.
3. Lựa chọn thuốc steroid
Có nhiều dạng chế phẩm steroid trên thị trường đùng tiêm nội khớp và mô mềm. chúng tương đối ít tan, từ đó tạo ra hiệu quả tại chỗ kéo dài, và sẽ không hấp thu toàn thân dù nồng độ cao bao nhiêu. Chúng được tiêm vào tổn thương, điểm mềm hoặc kho- ang khớp. Ở một số tổn thương, có thể trộn trước steroid với thuốc tê khu trú, trong khi ở một số tổn thương khác lại không dùng hỗn hợp này; việc này sẽ được đề cập khi miêu tả từng kĩ thuật. Một số chế phẩm lưu hành trên thị trường được trộn sẵn steroid và thuốc tê cục bộ. Điều này gặp phải bất lợi khi không cho phép người dùng điều chỉnh linh hoạt hàm lượng chất steroid hay thuốc tê theo mong muốn trong mỗi trường hợp cụ thể. Việc này khá quan trọng khi, ví dụ như, điều trị tình trạng đau tái diễn, như là viêm cân gan chân, và yêu cầu gây tê cục bộ sẽ đa dạng về loại và lượng (xem phía dưới).
Ba chế phẩm thường dùng là:
- Methylprednisolone ace- tate 40 mg/ml (Depo-Medrone®).
- Triamcinolone hexace- tonide 20 mg/ml (Aristospan®).
- Triamcinolone acetonide 40 mg/ml (Kenalog®).
Những chế phẩm này tăng dần về hiệu lực và thời gian hoạt động theo thứ tự, và ngược lại, chúng giảm dần liều theo thứ tự. Về hiệu quả, thứ tự này mang ý nghĩa là triamcinolone acetonide sẽ tạo hiệu quả kéo dài ở một liều tương đối nhỏ. Điều này có lợi về mặt lâm sàng, vì trong một số thủ thuật tiêm, ví dụ như tiêm vào mô liên kết chặt vùng nối gân xương trong hội chứng khuỷu tay người chơi tennis, có thể khá là đau. Vì thế, liều tiêm càng càng bé càng tốt, nhằm giảm mức độ đau của mũi tiêm trong khi vẫn tạo một hiệu quả tương đương.
Có một số trường hợp mà khi đó, bác sĩ có thể phối hợp ste- roid với thuốc tê tại chỗ, và những trường hợp khác không được khuyến cáo pha thuốc tê; những ca này sẽ được đề cập trong mô tả chi tiết kĩ thuật. Cả hydrocor- tisone acetate và triamcinolone acetonide đều có giấy phép cho phép pha trộn với lidocaine hay bupivacaine. Methylprednisolone không có giấy phép, nhưng nhà sản xuất Depo-Medrone® có sản xuất chế phẩm pha trộn sẵn với lidocaine 10 mg/ml.
4. Chống chỉ định dùng ste-roids.
Lao hoạt động, herpes mắt và loạn thần cấp là những chống chỉ định tuyệt đối cho liệu pháp glucocorticoid, dù rằng tác động hệ thống tối thiểu của chúng sau tiêm vùng có thể cho phép sử dụng cẩn trọng.
Không bao giờ tiêm steroid vào khớp nhiễm khuẩn. Nếu có nghi ngờ, luôn chọc dịch khớp và làm xét nghiệm vi sinh trước khi muốn tiêm. Tương tự, tăng huyết áp, loãng xương và cường năng tuyến giáp là những chống chỉ định tương đối.
Không tiêm steroid vào khớp giả. Nhạy cảm với 1 trong những thành phần thuốc tiêm là chống chỉ định tuyệt đối. Trong thai kỳ, cần đặc biệt kỹ lưỡng; chống chỉ định corticosteroids trong 16 tuần đầu thai kỳ.
Có thể ra được chỉ định điều trị lâm sàng, ví dụ, trong hội chứng ống cổ tay, một tình trạng thường gặp giữa thai kỳ; thực hiện cẩn trọng cao độ. Cần ghi nhớ rằng khi dùng kéo dài hay lặp lại trên khớp chịu lực sẽ có thể dẫn tới thoái hóa sâu. Không tiêm nhiều hơn 2-3 mũi trên cùng một bệnh nhân ở cùng thời điểm.
Không bao giờ cố gắng tiêm vào trong gân, nhưng phải chắc rằng steroid được tiêm vào khoang giữa gân cơ và bao gân trong trường hợp viêm bao gân hoạt dịch.
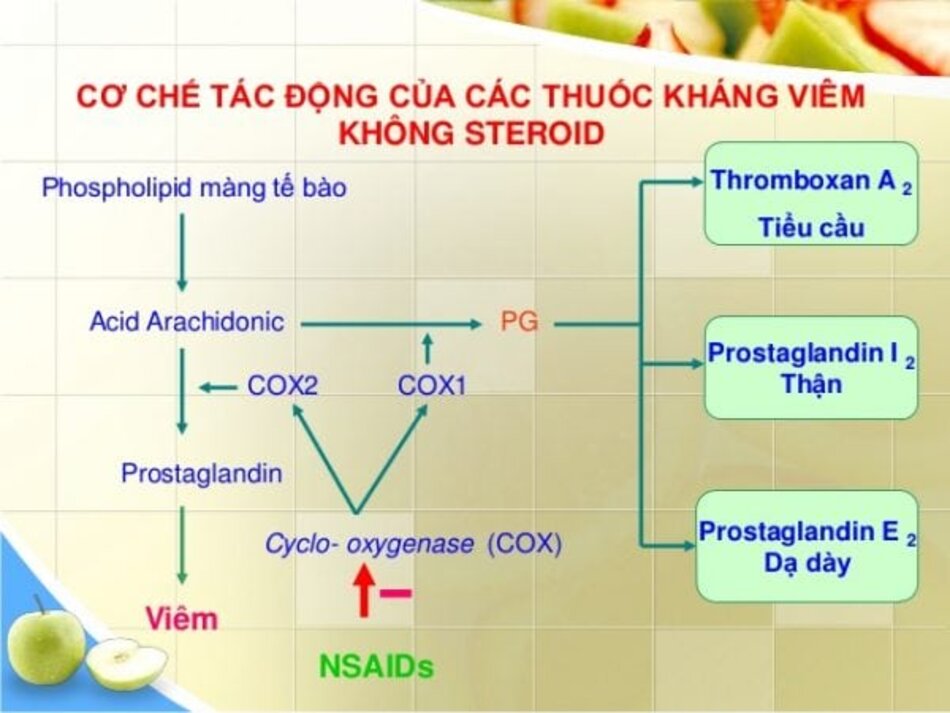
5. Gây tê khu trú
Có những trường hợp cần dùng thuốc tê khu trú trộn với steroid, và những trường hợp khác thì không khuyến cáo. Lido- caine HCl 1% Plain là một trong những thành phần hiệu quả và thông dụng nhất.
Thuốc tê loại này cực kỳ hiệu quả; khởi phát nhanh, hiệu qảu kéo dài 2 – 4 giờ. Khi muốn tạo tác dụng tê vùng kéo dài hơn, ví dụ như trường hợp viêm cân gan chân tái hồi gây đau đớn dữ dội, đôi khi có thể dùng bupivacine plain 0.25% hay 0.5% (Marcaine Plain). Hiệu lực kéo dài 5-16 tiếng.
Với cả hai loại gây tê này, không cần thiết dùng adrenaline pha với dung dịch gây tê. Có một số bằng chứng về Marcaine có thể gây tác dụng phá hủy sụn và, ở một số quốc gia, không ban hành giấy phép cho loại thuốc này.
6. Hậu thủ thuật
Sau tiêm steroid, bệnh nhân nên nghỉ ngơi vùng khớp hay vùng bị ảnh hưởng trong 2-3 ngày. Không nhất thiết khu- yến cáo này có chứng cứ, nhưng sẽ giúp bệnh nhân cải thiện mà không cần tăng nặng tình trạng bệnh liên quan hoạt động thể lực.
Không khiêng, mang đồ nặng hay túi xách nặng. Đồng thời, bệnh nhân cũng không nên tự thược hiện các động tác gây đau trong vài ngày, sau đó, hoạt động da dần trở nên bình thường hóa. Thỉnh thoảng, có thể dùng nẹp treo sau tiêm vai hay khuỷu tay người chơi tennis, nhưng sau đó sẽ ngưng đeo khi đã hết đau.
7. Tài liệu tham khảo
1. Department of Health and Social Services (1986) Mor- bidity Statistics from General Practice: The Third National Study (1981–1982). HMSO, London, UK.
2. Billings RA and Mole KF (1977) Rheumatology in general practice: a survey in
world rheumatology year 1977. J R Coll Gen Pract. 27: 721–725.
3. Croft P (1993) Soft tissue rheumatism. In: AJ Silman and MC Hochberg (Eds.)
Epidemiology of the Rheumatic Diseases. Oxford Medical Publica- tions, Oxford, UK.
4. Conway R, O’Shea FD, Cunnane G, Doran MF (2013) Safe- ty of joint and soft tissue injections on warfarin anticoag- ulation. Clin Rheumatol. 32 (12): 1811–1814.
5. Ahmed I, Gertner E (2012) Safety of arthrocentesis and joint injection in patients receiving anticoagulation at ther- apeutic levels. Am J Med. 125 (3): 265–219.
6. Medical Information Up- dated 10 October 2013. Boehring- er Ingelheim.
7. Webb ST and Ghosh S (2009) Intra-articular bupiva- caine: potentially chondrotoxic? Br J Anaesth.102 (4): 439–441.
8. Chu CR et al (2010) In vivo effects of single intra-articu- lar injection of 0.5% bupivacaine on articular cartilage. J Bone Joint Surg Am. 92 (3): 599–608.
8. Đọc thêm
Aly AR et al. (2015) Ul- trasound-guided shoulder gir- dle injections are more accurate and more effective than land- mark-guided injections: a system- atic review and meta-analysis.
Br J Sports Med. 49 (16): 1042–
1049.
Arroll B and Good- year-Smith F (2005) Corticoste- roid injections for painful shoul- der: a meta-analysis. Br J Gen Pract. 55: 224–228.
Bee WW and Thing J (2017) Ultrasound-guided injections in primary care: evidence, costs, and suggestions for change. Br J Gen Pract. 67 (661): 378–379.
Bell AD and Conaway D (2005) Corticosteroid injections for painful shoulders. Int J Clin Pract. 59: 1178–1186.
Bloom JE et al. (2012) Im- age-guided versus blind glucocor- ticoid injection for shoulder pain. Cochrane Database Syst Rev. 15 (8): CD009147.
C
hard M et al (1988) The long-term outcome of rotator cuff tendinosis: a review study.
Br J Rheumatol. 27: 385–389.
Cobley TDD et al. (2003) Ultrasound-guided steroid in- jection for osteoarthritis of the trapeziometacarpal joint of the thumb. Eur J Plast Surg. 26 (1): 47–49.
Cucurullo S et al (2004) Musculoskeletal injection skills competency: a method for development and assessment. Am J Phys Med Rehabil. 83 (6): 479–484.
D’Agostino MA and Schmidt WA (2013) Ultrasound-guided in- jections in rheumatology: actual knowledge on efficacy and proce- dures. Best Pract Res Clin Rheuma- tol. 27 (2): 283–294.
Daniels EW et al. (2018) Existing evidence on ultra- sound-guided injections in sports medicine. Orthop J Sports Med. 6 (2): 2325967118756576.
Gallacher S et al. (2018) A randomized controlled trial of ar- throscopic capsular release ver- sus hydrodilatation in the treat- ment of primary frozen shoulder. J Shoulder Elbow Surg. 27 (8):1401–1406.
Grahame R (2005) Efficacy of ‘Hands On’ soft tissue injection courses for general practitioners using live patients. Poster Presen-tation at Rheumatology Confer- ence. Personal communication.
Hoeber S et al. (2016) Ultra- sound-guided hip joint injections are more accurate than landmark- guided injections: a systematic review and meta-analysis. Br J Sports Med. 50 (7): 392–396.
Huang Z et al. (2015) Effec- tiveness of ultrasound guidance on intraarticular and periarticular joint injections: systematic review and meta-analysis of randomized trials.
Am J Phys Med Rehabil. 94 (10): 775–783.
Jones A et al (1993) Impor- tance of placement of intra-artic- ular steroid injections. BMJ. 307: 1329–1330.
Kneebone R (2004) Teach- ing and learning basic skills using multimedia and models. PhD The- sis.
Lebrun CM (2016) Ultra- sound-guided corticosteroid injec- tions for adhesive capsulitis more effective than placebo. Evid Based Med. 21 (2): 71.
Liddell WG et al (2005) Joint and soft tissue injections: a survey of general practitioners.
Rheumatol. 44: 1043–1046.
Ryans I et al (2005) A ran- domised controlled trial of in- tra-articular triamcinolone and/ or physiotherapy in shoulder cap-sulitis. Rheumatol. 44: 529–535. Sage W et al. (2013) The clinical and functional outcomes of ultra- sound-guided vs landmark- guided injections for adults with shoulder pathology: a systematic review and meta-analysis. Rheumatology (Oxford). 52 (4): 743–751.
Taylor J et al. (2016) Ex- tracorporeal shockwave therapy (ESWT) for refractory Achilles tendinopathy: a prospective audit with 2-year follow up. Foot (Ed- inb). 26: 23–29.
Thomas E et al (2005) Two pragmatic trials of treatment for shoulder disorders in primary care: generalisability, course and prognostic indicators. Ann Rheum Dis. 64: 1056–1061.
Van der Heijden GJ et al (1996) Steroid injection for shoul- der disorders: a systematic review of randomised clinical trails. Br J Gen Pract. 46: 309–316.
Van der Heijden GJ et al (1997) Physiotherapy for patients with soft tissue shoulder disorders:A systematic review of randomised clinical trials. BMJ. 315: 25–30.
Van der Windt DA et al (1995) The efficacy of NSAIDs for shoulder complaints. J Clin Epidemiol. 48: 691–704.
Van der Windt DA et al (1997) Steroid Injection or Physio- therapy for Capsulitis of the Shoulder: a Randomised Clinical Trial in Primary Care. Privately published.
Winters JC et al (1997) Comparison of physiotherapy, ma- nipulation and steroid injection for treating shoulder complaints in general practice: a randomised single blind study. BMJ. 314: 1320–1325.
WuTetal. (2015) Ultra- sound-guided versus blind sub- acromial-subdeltoid bursa injec- tion in adults with shoulder pain: a systematic review and meta-anal- ysis. Semin Arthritis Rheum. 45 (3): 374–378.