Lịch sử nghiên cứu và phát triển
Chất ức chế men ACE đầu tiên mà con người biết đến là nonapeptide teprotide (Glu-Trp-Pro-Arg-Pro-Gln-Ile-Pro-Pro) được phân lập từ nọc độc của loài Bothrops jararaca. Nó đã làm rõ tầm quan trọng của men ACE trong tăng huyết áp.

Acid L-benzylsuccinic (acid 2(R)-benzyl-3-carboxypropionic) đã được mô tả là chất ức chế mạnh carboxypeptidase vào những năm đầu thập niên 80. Cơ chế hoạt động được đề xuất là chất này liên kết với trung tâm hoạt động enzyme thông qua nhóm succinyl carboxyl và nhóm carbonyl. Các nghiên cứu đã xác định được rằng acid L-benzylsuccinic liên kết với một locus duy nhất tại trung tâm hoạt động của carboxypeptidase A.
Có hơn 2000 hợp chất đã được thử nghiệm ngẫu nhiên và succinyl-L-proline được tìm thấy có đặc tính ức chế men ACE cụ thể. Nó thể hiện hoạt tính ức chế men ACE mà không ảnh hưởng đến angiotensin II. Sau đó, các nhà khoa học bắt đầu xây dựng một mô hình cụ thể giải thích cơ chế ức chế men ACE bằng cách thể hiện sự tương tác hóa học giữa chất này với trung tâm hoạt động của men (sẽ có trong phần 2).
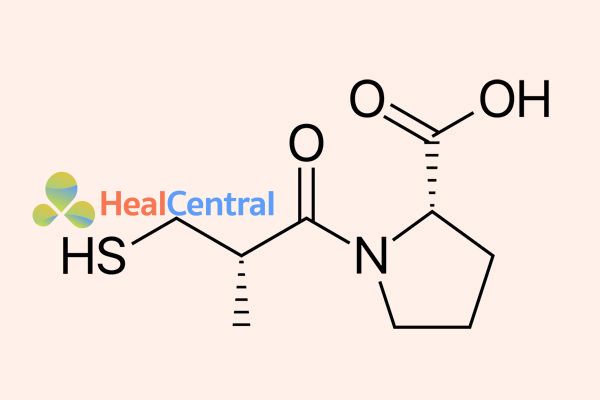
Các nhà khoa học đã đạt được đột phá khi thay nhóm carboxyl thành nhóm sulfuhydril, nhóm này có ái lực liên kết với ion kẽm (Zn2+) mạnh hơn hẳn. Chất ức chế mới có hoạt tính mạnh hơn succinyl-L-proline 1000 lần. Độ dài chuỗi acyl tối ưu cho các dẫn chất mercaptoalkanoyl của proline là 3-mercaptopropanoyl-L-proline, hoạt tính lớn hơn 5 lần so với các dẫn chất 2-mercaptoalkanoyl và 50 lần so với các dẫn chất 4-mercaptoalkanoyl. Vì vậy D-3-mercapto-2-methylpropanoyl-L-proline, hay captopril là chất ức chế men ACE mạnh nhất tại thời điểm này. Đây cũng là thuốc ức chế men chuyển angiotensin đầu tiên trên thế giới được phê duyệt cho điều trị tăng huyết áp.
Các tác dụng phụ phổ biến nhất của captopril là phát ban da và mất vị giác (do nhóm sulfuhydril), do đó các nhà nghiên cứu mong muốn tìm ra các chất ức chế men ACE mới, chọn lọc, không có nhóm sulfuhydril và có chức chelate yếu hơn. Họ đã quay trở lại làm việc với các hợp chất chứa nhóm carboxyl và bắt đầu làm việc với các N-carboxymethyl-dipeptide có một cấu trúc chung là R-CH(-COOH)-A1-A2. Thay thế nhóm A2 bằng proline cho hoạt tính tốt. Thay các gốc R và nhóm A1 bằng các nhóm kị nước cho hợp chất có khả năng ức chế men ACE mạnh. Người ta thấy rằng nhóm –NH– là cần thiết cho hoạt tính ức chế men ACE (mất nhóm này là thuốc mất hiệu lực). Kết quả dẫn đến hình thành hai chất ức chế men ACE mạnh có cấu trúc tripeptide là enalaprilat và lisinopril. Hai chất này đều có cấu trúc phenylalanine ở vị trí R để tạo liên kết với túi S1 trong trung tâm hoạt động của enzyme.
Tuy nhiên men ACE thực tế lại có tới 2 trung tâm hoạt động và hầu hết các chất ức chế men chuyển hiện nay đều không chọn lọc với 2 trung tâm này. Các nhà khoa học vẫn đang tiếp tục nghiên cứu sâu hơn về vấn đề này.
Dược lực học
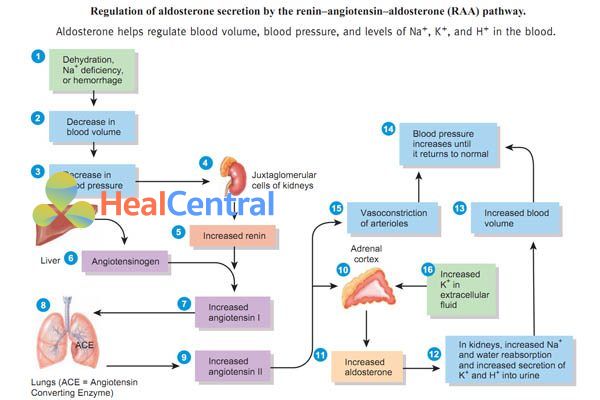
Renin là chất do các tế bào cận cầu thận (Tế bào Macula densa) tiết ra khi dòng máu đến thận giảm, mức lọc cần thận giảm (trong hình trên là do thể tích tuần hoàn giảm, huyết áp tụt). Nó có tác dụng xúc tác phản ứng chuyển angiotensinogen được sản xuất tại gan thành angiotensin I. Sau đó, nhờ men ACE tại phổi, angiotensin I chuyển thành angiotensin II. Angiotensin II liên kết với các thụ thể AT1, AT2, AT3 và AT4 và gây ra đáp ứng. Ba thụ thể sau chưa được nghiên cứu nhiều. Thụ thể đầu AT1 đóng vai trò quan trọng nhất trong tác động trên huyết áp và là đích tác dụng chính của angiotensin II. Khi angiotensin II liên kết với thụ thể, xảy ra đáp ứng: cường giao cảm, co mạch, hoạt hóa vỏ thượng thận tiết aldosterone, tăng giữ natri và nước, làm tăng thể tích tuần hoàn…, các đáp ứng này đều có tác dụng tăng huyết áp.
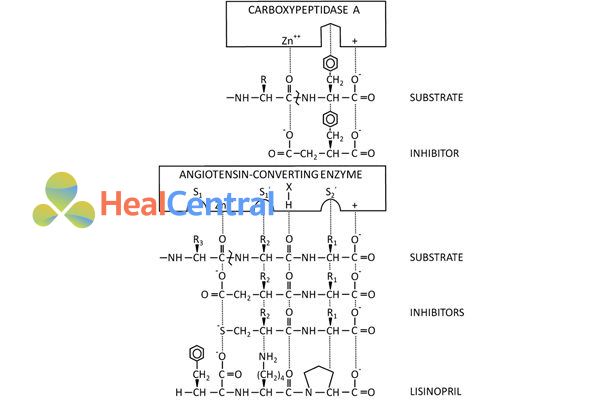
Các thuốc ức chế men chuyển đều có tác dụng ức chế hoạt động của men ACE theo cơ chế ức chế cạnh tranh: thuốc bắt trước cấu trúc phần đầu C của angiotensin I, cạnh tranh vị trí gắn tại trung tâm hoạt động của men ACE (xem hình dưới). Trong đó vị trí liên kết với ion kẽm (Zn2+) là nhóm carboxylate (-COO-) hoặc nhóm sulfuhydril (-SH). Nhóm carboxylate còn lại trên vòng pyrolidin lại liên kết với một trung tâm tích điện khác, nhóm carbonyl (=C=O) thì tạo liên kết hydro và các gốc R thì tạo liên kết kị nước với túi kị nước (S1, S1’ và S2’) trong trung tâm hoạt động của enzyme.
Khi men ACE bị ức chế, angiotensin II không được tạo ra, thuốc tạo ra các đáp ứng sau:
- Giãn mạch: Do ACE bị ức chế nên angiotensin II giảm và ADH (hormon chống đái tháo nhạt) huyết tương giảm, giảm sức cản tuần hoàn ngoại biên. Giãn mạch chọn lọc các mô quan trọng (não, thận, mạch vành…), tái phân phối máu, giảm tiền gánh, hậu gánh.
- Cải thiện chức năng mạch máu: Tăng tính đàn hồi và giảm phì đại thành mạch.
- Kích thích phó giao cảm trực tiếp hoặc gián tiếp qua prostaglandin, làm mất phản xạ giao cảm của angiotensin II trên cung phản xạ áp lực.
- Giảm phì đại, xơ hóa tâm thất, vách liên thất.
- Tăng thải natri, giữ kali do làm giảm tác dụng của aldosterone.
- Tăng thải acid uric.
- Tăng mức lọc cầu thận do tăng dòng máu đến thận.
- Tăng hấp thu glucose, nhạy cảm với insulin.
Các tác dụng trên giúp hạ huyết áp, bảo vệ chức năng tim mạch…
Ngoài ra men ACE còn có tác dụng giáng hóa bradykinin. Khi ACE bị ức chế, bradikinin không được giáng hóa và tích lũy dẫn đến một tác dụng phụ phổ biến của nhóm thuốc này đó là gây ho. Ho này không đáp ứng với các thuốc giảm ho trung ương và cách duy nhất để khắc phục tác dụng phụ này đó là đổi thuốc.
Một số thử nghiệm lâm sàng
Thử nghiệm STOP-ACEi: Thử nghiệm đối chứng, ngẫu nhiên, đa trung tâm về thuốc ức chế men chuyển angiotensin / thuốc chẹn thụ thể angiotensin trên bệnh nhân bị bệnh thận tiến triển.
Các tác giả: Sunil Bhandari , Natalie Ives, Elizabeth A. Brettell, Marie Valente, Paul Cockwell, Peter S. Topham, John G. Cleland, Arif Khwaja và Meguid El Nahas.
Sử dụng các thuốc ức chế hệ RAA là phương pháp điều trị chính trong bệnh thận mạn tính (CKD). Nghiên cứu đã xác nhận những lợi ích của các thuốc này trong CKD nhẹ, nhưng dữ liệu về thuốc ức chế men chuyển angiotensin (ACEi) hoặc thuốc ức chế thụ thể angiotensin (ARB) sử dụng trong CKD tiến triển vẫn còn thiếu. Trong thử nghiệm STOP-ACEi, các tác giả xác nhận những phát hiện ban đầu cho thấy rằng việc ngừng điều trị bằng ACEi hoặc ARB có thể ổn định hoặc thậm chí cải thiện chức năng thận ở bệnh nhân mắc CKD tiến triển.
Thử nghiệm STOP-ACEi là một thử nghiệm lâm sàng đối chứng, ngẫu nhiên, nhãn mở, đa trung tâm trên 410 bệnh nhân mắc CKD tiến triển (giai đoạn 4 hoặc 5). Bệnh nhân sẽ được chọn ngẫu nhiên theo tỷ lệ 1:1 để ngừng sử dụng ACEi, ARB hoặc kết hợp cả hai (nhánh thử nghiệm) hoặc hoặc tiếp tục sử dụng ACEi, ARB hoặc kết hợp cả hai (nhánh kiểm soát). Thước đo kết quả chính là eGFR sau 3 năm. Các kết quả thứ yếu bao gồm số lượng các phản ứng trên thận, chất lượng cuộc sống và hoạt động thể chất của người tham gia, tỷ lệ nhập viện, BP và các số liệu phòng thí nghiệm, bao gồm cả cystatin-C huyết thanh.
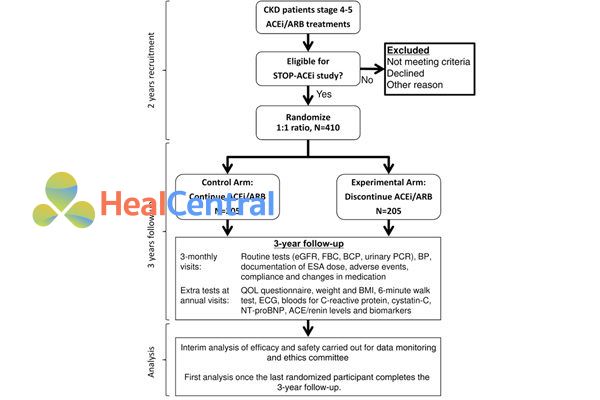
Kết quả của STOP-ACEi cung cấp bằng chứng về việc ngừng sử dụng ACEi hoặc ARB có lợi cho chức năng thận (cải thiện hoặc ổn định) và cải thiện các thông số quan trọng khác bao gồm các xét nghiệm (tăng kali máu, thiếu máu) và kết quả lâm sàng (tỷ lệ nhập viện, chức năng thể chất và chất lượng cuộc sống) mà không gây ra sự gia tăng các biến cố tim mạch.
Để biết thêm thông tin chi tiết về thử nghiệm này, bạn đọc xem phần Tài liệu tham khảo.
Dược động học
Các thuốc ACEIs khác nhau về dược động học.
Hấp thu:
- Captopril: Uống hấp thu nhanh, thức ăn làm giảm hấp thu 25-30%. Không chuyển hóa bước 1 tại gan. Sinh khả dụng (F) khoảng 75%. Tác dụng xuất hiện sau khi uống 1 giờ và kéo dài 6-8 giờ.
- Các tiền thuốc: Phần lớn hấp thu nhanh qua đường tiêu hóa nhưng không hoàn toàn. Thức ăn làm giảm hấp thu với moexipril, quinapril. Thời gian đạt nồng độ đỉnh trong huyết tương (Tmax) từ 1 đến 3 giờ. Sinh khả dụng (F) đưuòng uống nhìn chung thấp (enalapril 60%, spirapril 50%, moexipril 13%).
- Lisinopril: Thuốc tan trong nước, hấp thu chậm, không hoàn toàn. Thời gian đạt nồng độ tối đa trong huyết tương (Tmax) sau uống khoảng 7 giờ.

Phân bố: Các thuốc đều qua được hàng rào nhau thai và sữa mẹ. Liên kết protein huyết tương rất thay đổi, có thể từ 10% (lisinopril) lên đến hơn 90% (quinapril và quinaprilat). Lisinopril không tích lũy trong mô.
Chuyển hóa: Các tiền thuốc có bản chất là ester dưới tác dụng của esterase ở gan chuyển thành chất có hoạt tính.
Thải trừ:
- Captopril: Thời gian bán thải (t1/2) khoảng 4 giờ. Thải trừ chủ yếu qua thận dưới dạng chuyển hóa 40-45%.
- Tiền thuốc: Do thuốc gắn tương đối bền vững với men ACE nên thời gian bán thải đều dài từ 9 đến 11 giờ. Cá biệt ramipril có t1/2 = 18 giờ, quinapril có t1/2 = 25 giờ, spirapril có t1/2 = 35 giờ. Thải trừ chủ yếu qua gan và thận.
- Lisinopril: Thải trừ chủ yếu qua thận dưới dạng không còn hoạt tính.
Giải thích: Tiền thuốc là những chất không có tác dụng dược lí (không phải là thuốc) nhưng sau khi vào cơ thể, chúng được chuyển thành những chất có tác dụng dược lí (thuốc).
Chỉ định và liều dùng
Tăng huyết áp, đặc biệt có đi kèm tổn thương cơ quan đích như tổn thương thận, đái tháo đường.
Suy tim sung huyết mạn tính (thuốc làm giảm cả tiền gánh và hậu gánh).
Sau nhồi máu cơ tim.
Liều dùng tùy thuộc vào từng thuốc cụ thể.
Tác dụng phụ
Hạ huyết áp (thường gặp sau liều đầu tiên).
Ho khan (tỉ lệ: nữ > nam), không phụ thuộc liều (Do tích lũy bradykinin, chất P và prostaglandin trong phổi).

Tăng kali máu, nhất là khi dùng với lợi tiểu giữ kali, thuốc chẹn β-adrenergic, thuốc kháng viêm không steroid (NSAIDs).
Suy thận cấp (hay gặp ở bệnh nhân hẹp động mạch thận một bên hoặc hai bên gây giảm mức lọc cầu thận).
Dị ứng: phát ban, giảm bạch cầu trung tính, sốt (hay gặp với thuốc có nhóm –SH như captopril), albumin niệu.
Thay đổi vị giác, lưỡi vị kim loại (với thuốc có nhóm –SH như captopril).
Phù mạch thần kinh (do thoát nước qua mao mạch): phù môi, lưỡi, niêm mạc họng, thanh quản.
Viêm gan, vàng da, hoại tử gan (hiếm gặp).
Lưu ý và thận trọng
Thận trọng với bệnh nhân suy gan, suy thận, tăng kali huyết.
Khi bị phù mạch thần kinh, điều trị bằng các thuốc kháng histamin H1, corticoid.
Thuốc gây tăng nồng độ renin và angiotensin I, không rõ tương tác với các thụ thể khác sẽ gây ra tác dụng như thế nào.
Nếu ho quá nhiều, cân nhắc đổi sang thuốc chẹn thụ thể angiotensin (ARBs).
Tương tác thuốc
Không dùng cùng thuốc chẹn thụ thể angiotensin (ARBs) do không tìm thấy bất cứ lợi ích nào.
Dùng cùng thuốc lợi tiểu giữ kali, thuốc chẹn β-adrenergic, thuốc kháng viêm không steroid (NSAIDs): Nguy cơ gây tăng kali huyết quá mức.

Phối hợp cùng thuốc lợi tiểu thiazide có 2 tác dụng:
- Lợi tiểu thiazide làm giảm kali huyết, giảm bớt tác dụng gây tăng kali huyết của thuốc ức chế men chuyển.
- Lợi tiểu thiazide gây hoạt hóa hệ RAA (cơ chế nâng huyết áp bù trừ), dùng cùng thuốc ức chế hệ RAA như các thuốc ức chế men chuyển sẽ giúp ngăn chặn vấn đề này.
Chống chỉ định
Quá mẫn cảm với bất cứ thành phần nào của thuốc.
Hạ huyết áp.
Hẹp động mạch thận.
Hẹp động mạch chủ nặng.
Phụ nữ mang thai (thuốc gây quái thai) và đang cho con bú.

Bệnh nhân tăng kali huyết có nồng độ kali máu vượt quá 5.5 mmol/L.