Bài viết Tổng quan hệ thống và phân tích gộp So sánh thông khí mục tiêu thể tích và thông khí giới hạn áp lực ở trẻ sinh non được dịch bởi Bác sĩ Đặng Thanh Tuấn từ bài viết gốc: Volume-targeted versus pressure-limited ventilation for preterm infants: a systematic review and meta-analysis
TÓM TẮT:
Bối cảnh: Nguyên nhân của loạn sản phế quản phổi (BPD, bronchopulmonary dysplasia) là đa tác nhân. Sự căng quá mức (overdistention) của phổi (volutrauma) được coi là một đóng góp quan trọng. Là một phương pháp thay thế cho thông khí giới hạn áp lực truyền thống (PLV, pressure-limited ventilation), các máy thở sơ sinh hiện đại cung cấp các phương thức có thể nhắm đến mục tiêu một thể tích khí lưu thông được thiết lập.
Mục tiêu: Để xác định xem thông khí mục tiêu thể tích (VTV, volume-targeted ventilation) ở sơ sinh so với PLV, có làm giảm tử vong hoặc BPD.
Phương pháp: Chúng tôi đã thực hiện một tổng quan có hệ thống và phân tích gộp bằng phương pháp của Cochrane Collaboration. Một nghiên cứu tài liệu toàn diện đã được thực hiện, và dữ liệu cho các kết cục đã được xác định trước được kết hợp khi phù hợp sử dụng mô hình tác động cố định.
Kết quả: Chín thử nghiệm đã đủ điều kiện. VTV so với PLV làm giảm:
- Kết cục kết hợp của tử vong hoặc BPD [typical relative risk, RR, 0.73 (95% CI, 0.57–0.93)], numbers needed to treat NNT, 8 (95% CI 5- 33)],
- Tần suất tràn khí màng phổi [typical RR 0.46 (95% CI 0.25–0.84), NNT 17 (95% CI 10–100)],
- Ngày thở máy [weighted mean difference 0,8 day (log-transformed data, p = 0,05)],
- Giảm CO2 máu (pCO2 < 35 mmHg/4,7 kPa); [typical RR 0.56 (95% CI 0.33–0.96), NNT 4 (95% CI 2–25)] và
- Kết cục kết hợp của nhuyễn hóa chất trắng quanh não thất (PVL, periventricular leukomalacia) hoặc xuất huyết trong não thất (IVH, intraventricular hemorrhage) độ 3-4 [typical RR 0.48 (95% CI 0.28–0.84), NNT 11 (95% CI 7–50)].
Kết luận: So với PLV, trẻ sơ sinh thở máy chế độ VTV đã làm giảm tử vong/BPD, thời gian thở máy, tràn khí màng phổi, giảm CO2 máu và nhuyễn hóa chất trắng quanh não thất/xuất huyết não thất trầm trọng. Cần có những nghiên cứu sâu hơn để đánh giá kết cục phát triển thần kinh.
Giới thiệu
Lý do
Volutrauma có liên quan đến tổn thương phổi ở trẻ sơ sinh [1-7]. Các chế độ thông khí giới hạn áp suất truyền thống (PLV) sử dụng áp suất đỉnh hít vào cố định (PIP), nhưng phân bố thể tích khí lưu thông thay đổi mỗi nhịp thở, và tùy thuộc độ giãn nở (compliance) và sức cản đường thở (resistance). Thông khí mục tiêu thể tích (VTV) nhằm mục đích cung cấp một thể tích khí lưu thông mục tiêu với mỗi nhịp thở, và do đó làm giảm nguy cơ tổn thương phổi từ volutrauma.
Trước đây, các nghiên cứu đã báo cáo sự thay đổi thể tích khí lưu thông giảm bớt nếu sử dụng VTV [8, 9], và phân tích gộp cho thấy VTV so với PLV làm giảm thời gian thông khí, tỷ lệ tràn khí màng phổi và tỷ lệ xuất huyết não thất nghiêm trọng [IVH] [10].
Đối tượng
Mục đích của báo cáo này là xem xét một cách có hệ thống các dữ liệu từ tất cả các thử nghiệm ngẫu nhiên để xác định xem liệu trẻ sơ sinh thở VTV có làm giảm nguy cơ tử vong hoặc bệnh suất so với PLV.
Phương pháp
Quy trình
Protocol về tổng quan này lần đầu tiên được đăng ký với Cochrane Collaboration vào năm 2002 [11].
Đủ điều kiện
Chúng tôi bao gồm tất cả các thử nghiệm ngẫu nhiên so sánh VTV với PLV. Chúng tôi loại trừ nghiên cứu chéo, chỉ có thể đánh giá các kết quả ngắn hạn.
Các kết cục (outcomes)
Các kết cục đo được bao gồm tử vong, loạn sản phế quản phổi (BPD) được xác định là điều trị oxy hoặc hỗ trợ hô hấp ở tuần thứ 36 được điều chỉnh, hội chứng rò rỉ khí (air leak), tỷ lệ xuất hiện hạ CO2 máu (pCO2 <3 5 mmHg/4,7 kPa), thời gian thở máy, các dấu hiệu siêu âm nội sọ và kết quả phát triển thần kinh.
Phương pháp tìm kiếm
Các thử nghiệm liên quan so sánh VTV với PLV đã được xác định bằng cách sử dụng chiến lược tìm kiếm chuẩn của “Neonatal Review Group of the Cochrane Collaboration”. Các thử nghiệm đã được tìm kiếm bằng cách sử dụng MEDLINE, CINAHL và “Cochrane Central Register of Controlled Trials”.
Các bài báo xuất bản trước tháng 11 năm 2010 đã được đưa vào. Cơ sở dữ liệu đã được tìm kiếm sử dụng thuật ngữ MeSH: ‘infant, newborn’ và ‘respiration, artificial’ và ‘volume’. Không có hạn chế về ngôn ngữ. Các tóm tắt do Society for Pediatric Research và European Society for Pediatric Research công bố đã được tìm kiếm bằng tay.
Ngoài việc tham khảo chéo các đánh giá trước đó, các nhà cung cấp thông tin đã được liên lạc và các nguồn tài nguyên bổ sung mới như clinicaltrials.gov và trang web tìm kiếm thử nghiệm lâm sàng quốc tế của WHO đã được tìm kiếm. Hai tác giả (K.W. và C.K.) độc lập đã tiến hành các bài báo tìm kiếm và đánh giá về tính đủ điều kiện, chất lượng phương pháp luận và nguy cơ sai lệch.
Các kết quả
Lựa chọn nghiên cứu
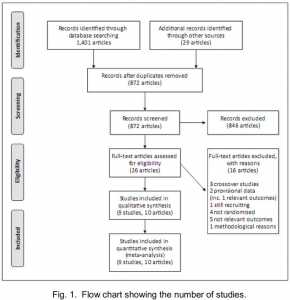
Một sơ đồ đường đi của các nghiên cứu được sàng lọc được thể hiện trong hình 1. 9 thử nghiệm (mười ấn phẩm) đạt được các tiêu chí đưa vào tổng quan này [8, 15-23]. Đã đạt được sự đồng thuận về tất cả các nghiên cứu và kết quả.
Đặc điểm nghiên cứu
Các đặc điểm của trẻ sơ sinh bao gồm khác nhau giữa các thử nghiệm (bảng 1). Tất cả các thử nghiệm bắt đầu trong vòng 72 giờ sau sinh. Hai thử nghiệm (74 trẻ sơ sinh) là ngắn (Can thiệp Cheema cho đến khi có khí máu đầu tiên [17], Nafday can thiệp trong 24 giờ [20]), và đối với những thử nghiệm này, chúng tôi chỉ bao gồm các kết cục xảy ra trong thời gian can thiệp.
Chế độ VTV
Các thử nghiệm bao gồm sử dụng nhiều loại máy thở và các phương thức.
Ba thử nghiệm đã sử dụng chế độ pressure-regulated volume control (PRVC) của máy thở Siemens Servo 300, đo mức thể tích khí lưu thông sử dụng cảm biến lưu lượng ở trên máy thở. Máy thở sử dụng dạng sóng giảm và điều chỉnh PIP để phản ứng với thể tích khí lưu thông hít vào.
Hai thử nghiệm được sử dụng chế độ volume control (VC) với máy thở VIP Bird. Chế độ này đo lượng thể tích khí lưu thông sử dụng cảm biến cảm biến lưu lượng ở trên máy thở, và kiểm soát thể tích đi vào nhánh hít vào của máy thở trong thời gian thực.
Bốn thử nghiệm sử dụng chế độ volume guarantee (VG) của máy Dräger Babylog 8000+, đo thể tích khí lưu thông sử dụng bộ cảm biến lưu lượng đặt tại đầu nối Wye và điều chỉnh PIP trong phạm vi phản ứng với thể tích khí lưu thông thở ra.
Phương pháp thử nghiệm, nguy cơ nhiễu và nghiên cứu ‘lai’
Tất cả các thử nghiệm được bao gồm sử dụng phân bổ ngẫu nhiên của người tham gia, thường là các phong bì niêm phong. Không có gì che giấu sự can thiệp từ nhóm lâm sàng. Theo dõi là đủ trong tất cả các thử nghiệm, bao gồm những kết quả sau xuất viện.
Các chế độ VTV khác nhau giữa các thử nghiệm và bao gồm PRVC của Siemens Servo, VC của VIP Bird và VG của Dräger Babylog 8000plus. PRVC và VC là cả hai chế độ kiểm soát thể tích khí lưu thông hít vào. VG là một chế độ nhắm mục tiêu thể tích khí lưu thông tại đầu nối Wye. Sự khác nhau trong các cách tiếp cận này được thảo luận sâu hơn trong bài đánh giá đầy đủ [13] và của các tác giả khác [17, 24, 25]. Năm thử nghiệm có sự khác biệt nhiều hơn giữa các nhóm khác so với so sánh “thuần khiết” giữa PLV và VTV. Chúng tôi coi đây là nghiên cứu ‘lai’ (bảng 1).
Những khác biệt này bao gồm việc sử dụng các máy thở khác nhau ở hai nhóm, các chế độ khác nhau (ví dụ như SIMV so với PRVC) và các trigger khác nhau của thì hít vào và/hoặc thì thở ra.
Trong một số nghiên cứu, chiến lược cai máy ở VTV khác với PLV, và một số trẻ giao nhau giữa các nhóm. Những sự khác biệt bổ sung này có tiềm năng đưa ra bias (nhiễu) và được mô tả trong bảng 1. Trong tổng quan được công bố bởi Cochrane Collaboration [13], chúng tôi đã phân tích phân nhóm cho các nghiên cứu “thuần nhất” và “lai”. Các kết quả đầy đủ không có trong bài báo này; tuy nhiên, chúng ta thảo luận về những khác biệt đã được xác định trong những phân tích nhóm nhỏ này.
Trong nghiên cứu của Piotrowski et al. [21], những người tham gia dường như đã phân bố không đều mức độ nghiêm trọng của bệnh phổi mặc dù ngẫu nhiên. Những trẻ sơ sinh này có thể có nguy cơ không bình đẳng khi bắt đầu. Các tác giả đã thực hiện một sự điều chỉnh sau khi nghiên cứu cho nồng độ oxy ban đầu (FiO2) như là một đại diện cho mức độ nghiêm trọng ban đầu của bệnh. Chúng tôi đưa vào dữ liệu không điều chỉnh trong phân tích gộp này.
Kết quả phân tích gộp
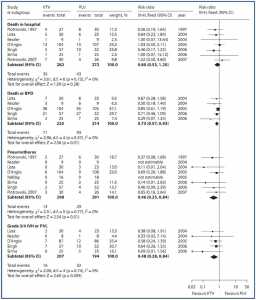
Các kết quả xảy ra trong quá trình thông khí cơ học. Các kết cục liên quan được báo cáo của 8 thử nghiệm (hình 2, bảng 2). VTV làm giảm đáng kể nguy cơ tràn khí màng phổi (NNT = 17), tỷ lệ hạ CO2 máu (NNT = 4) và thời gian thông khí (WMD = -2,4 ngày).
Phân tích sâu hơn, có tính đến thời gian thông khí lệch (skewed duration of ventilation), làm giảm sự khác biệt này xuống -0,8 ngày (p = 0,05).
Không có sự khác biệt có ý nghĩa thống kê được nhận thấy trong nguy cơ bệnh khí thũng phổi hoặc bất kỳ rò rỉ khí, hoặc của FiO2.
Kết quả trong lần nhập viện chính
Các kết cục liên quan được báo cáo của 7 thử nghiệm. VTV làm giảm đáng kể tỉ lệ tử vong hoặc BPD (NNT = 8), và IVH nặng (cấp 3 hoặc 4) hoặc PVL nghiêm trọng (NNT = 11). Có sự giảm biên (borderline reduction) trong BPD (p = 0,05). Không có sự khác biệt có ý nghĩa thống kê về nguy cơ tử vong trước khi xuất viện, các mức độ IVH, PVL nghiêm trọng, hoặc điều trị oxy khi xuất viện.
Các kết quả theo dõi
Những thử nghiệm này có sẵn cho 2 thử nghiệm, mặc dù không được cung cấp cho các kết cục tiếp theo. Phân tích gộp đã không xác định bất kỳ sự khác biệt có ý nghĩa giữa VTV và PLV đối với sự suy giảm phát triển thần kinh trầm trọng, hoặc kết cục kết hợp của suy giảm thần kinh phát triển nặng hoặc tử vong.
Tính không đồng nhất thống kê
Không có bằng chứng thống nhất về thống kê (tất cả số liệu thống kê I2 cho tất cả kết cục < 40%), ngoại trừ thời gian thông khí, bất kỳ IVH và IVH cấp 3-4. Cần thận trọng khi giải thích các kết quả này.

Thảo luận
Kết quả chính
Trong tổng quan hệ thống của VTV so với PLV ở trẻ sơ sinh non tháng, chúng tôi đã xác định được 9 nghiên cứu thử nghiệm ở 630 trẻ sơ sinh. Phần lớn các kết cục quan trọng (tử vong, BPD và phát hiện siêu âm nội sọ) được tính từ bảy thử nghiệm, trong đó có 556 bệnh nhân. Một số dữ liệu kết quả được sử dụng trong tổng quan này khác với dữ liệu được công bố của các thử nghiệm ban đầu do sự khác biệt trong các định nghĩa của tử số và mẫu số.
Việc sử dụng VTV có liên quan đến việc giảm đáng kể các kết cục kết hợp của tử vong hoặc BPD, và của IVH cấp IV hoặc PVL cấp 3-4. Đã có sự giảm tỷ lệ giảm CO2 máu và tràn khí màng phổi. Việc giảm BPD một mình có ý nghĩa thống kê đường biên. Giảm đáng kể về mặt thống kê thời gian thông khí được gợi ý bằng phương pháp phân tích gộp; tuy nhiên, kết quả này nên được giải thích cẩn thận vì những dữ liệu lệch lạc và sự không đồng nhất, đặc biệt là trong các thử nghiệm lai. Chúng tôi không xác định sự gia tăng bất kỳ kết quả bất lợi nào liên quan đến việc sử dụng VTV so với PLV.
Không có nghiên cứu nào để phát hiện những khác biệt về kết quả phát triển thần kinh ở những nghiên cứu tiếp theo, và phân tích gộp của hai nghiên cứu này không xác định được sự khác biệt có ý nghĩa giữa các nhóm. Chúng tôi thúc giục các nhà nghiên cứu thu thập và báo cáo số liệu kết quả dài hạn trên tất cả các trẻ sơ sinh tham gia các thử nghiệm so sánh VTV với PLV.
Hạn chế và khả năng khái quát hóa
Chúng tôi đã thực hiện tổng quan có hệ thống và phân tích gộp bằng các phương pháp chuẩn của Cochrane [12]. Bảo vệ quan trọng chống lại sự bias (nhiễu) lựa chọn là việc công bố một quy trình trong Thư viện Cochrane vào năm 2002 và sử dụng 2 nhà tổng quan đã tìm kiếm và đánh giá các nghiên cứu một cách riêng biệt. Để bảo vệ chống lại nguy cơ bias công bố, chúng tôi tìm kiếm các đăng ký thử nghiệm, tóm tắt hội nghị và tiếp cận các chuyên gia cung cấp thông tin. Bởi vì một số nghiên cứu so sánh nhiều can thiệp (ví dụ sử dụng các máy thở khác nhau trong nhóm VTV và PLV), chúng tôi đã thực hiện phân tích phân nhóm chuyên đề giữa nghiên cứu so với các nghiên cứu lai để giảm nguy cơ bias các nghiên cứu này khi phân tích gộp.
Trong thực hành lâm sàng, đóng góp phức hợp vào tử vong và BPD là đa tác nhân [26]. Một RCT duy nhất được thiết kế tốt, được cung cấp đầy đủ cho các kết quả tiếp theo và với sự quản lý thống nhất cho tất cả các vấn đề lâm sàng sẽ có thể kiểm tra những câu hỏi quan trọng này. Thách thức của việc thực hiện thử nghiệm trên nhiều trung tâm là đáng kể, bao gồm số bệnh nhân và trung tâm cần thiết, và duy trì đủ năng lực và tính thống nhất trong xử trí cả PLV và VTV và duy trì sự thống nhất trong xử trí sơ sinh [27]. Chúng tôi biết rằng nhiều bác sĩ lâm sàng đã phải lưỡng lự, và việc đưa ra một thử nghiệm như vậy có thể gặp khó khăn trong các đơn vị đã áp dụng VTV như là thực hành chuẩn [28].
Các nghiên cứu được đưa vào tổng quan hệ thống này đa dạng về các loại trẻ sơ sinh được ghi danh, các loại máy thở được sử dụng, và những lần tiến hành các nghiên cứu. Các chuyên gia đã so sánh các kết quả từ các RCT đơn lẻ so với các phân tích gộp từ các thử nghiệm nhỏ hơn [29, 30]. Mỗi cách tiếp cận có những lợi thế của nó. Sự nhất quán của các kết quả trên các kết quả quan trọng nhất được đánh giá trong bài tổng quan này, mặc dù có sự khác biệt giữa các thử nghiệm, cho thấy những lợi ích của VTV là mạnh mẽ và có thể được khái quát hóa trên nhiều phương diện.
Tác động đối với thực hành lâm sàng
Các cuộc điều tra gần đây về việc sử dụng máy thở trong các đơn vị sơ sinh ở Châu Âu cho thấy sự khác biệt lớn trong việc cung cấp VTV, từ 10 đến 60% [28, 31, 32].
Những người sử dụng VTV cho thấy giảm BPD làm động lực chính của họ. Những người không sử dụng VTV dẫn chứng là thiếu bằng chứng [28].
Bài tổng quan này thêm vào các bằng chứng chứng minh sự an toàn và hiệu quả của VTV. Mặc dù thiếu dữ liệu về kết cục phát triển thần kinh, giảm kết cục kết hợp tử vong và BPD là rất quan trọng. Có thể tin rằng VTV, bằng cách giảm các dao động trong thể tích khí lưu thông [8, 33, 34], có thể góp phần làm giảm tình trạng volutrauma và tổn thương phổi. Ngoài ra, bằng cách cải thiện tính ổn định của các thông số về khí máu và giảm chứng hạ CO2 máu [8, 17], VTV có thể ổn định sự tưới máu não và góp phần làm giảm tổn thương não sơ sinh [35-37].
Nghiên cứu tương lai
Nghiên cứu trong tương lai cần tập trung vào các kết quả phát triển thần kinh và hô hấp trong thời thơ ấu, và xác định các phương pháp tối ưu áp dụng VTV. Thực hành lâm sàng khác nhau giữa các đơn vị sơ sinh [28], các phương thức tối ưu và các cài đặ cho VTV là không rõ, bao gồm cả thể tích khí lưu thông mục tiêu tốt nhất và mức độ duy trì mức độ này.
Không phải tất cả các chế độ VTV hiện tại đều được trình bày trong bài tổng quan này và dữ liệu không phù hợp cho phân tích nhóm phụ mạnh bằng phương thức thông khí, ví dụ PRVC so với VG. Cần có các nghiên cứu so sánh các máy thở khác nhau và các chế độ VTV của họ.
Những ý kiến khác
Các nhà sản xuất máy thở có thể hỗ trợ các nhà lâm sàng và các nhà nghiên cứu bằng cách cung cấp thêm thông tin chi tiết về cách các thuật toán VTV của họ hoạt động. Ngoài ra, các nhà sản xuất có thể hỗ trợ trẻ sơ sinh và bác sĩ lâm sàng của họ bằng cách kết hợp cải tiến bằng chứng dựa trên các thuật toán VTV của họ cho các máy thở hiện tại và mới.
VTV nhắm mục tiêu thể tích khí lưu thông đến toàn bộ phổi. Sự phân bố khu vực thông khí có thể khác nhau trong toàn bộ phổi trong bệnh phổi không đồng nhất. Cả VTV lẫn PLV không thể loại bỏ được nguy cơ thương tổn phổi khu vực do tình trạng volutrauma cục bộ hoặc áp lực cắt (shear stress), và các chiến lược để quản lý các biến thể cục bộ trong cơ học phổi cũng có thể là quan trọng.
Các nghiên cứu được đưa vào tổng quan này được tiến hành bởi các nhà nghiên cứu có chuyên môn trong VTV. Chúng tôi khuyến khích các đơn vị có kế hoạch sử dụng VTV để quản lý tiến trình thay đổi này, bao gồm giáo dục và phục vụ nhân viên y tế.
Kết luận
Việc sử dụng VTV có liên quan đến các lợi ích lâm sàng quan trọng: giảm các kết cục kết hợp của tử vong/BPD, tỷ lệ giảm CO2 máu, tràn khí màng phổi, thời gian thông khí và kết quả tổng hợp của PVL/IVH nặng. VTV không liên quan đến bất kỳ sự gia tăng bất lợi nào.
Nghiên cứu và phát triển thêm nữa là cần thiết để tinh chỉnh và so sánh các chế độ VTV và các chiến lược lâm sàng. Trẻ sơ sinh đã được theo dõi không đầy đủ để đánh giá kết cục phát triển thần kinh, và nhiều dữ liệu tiếp theo sẽ cung cấp thông tin quan trọng về sự an toàn và hiệu quả của VTV.





