Trên thị trường hiện nay có rất nhiều thuốc gerneric có hoạt chất là Ramipril tuy nhiên lại rất ít thông tin liên quan đến hoạt chất này. Ở bài này HealCentral.org xin được chia sẻ các thông tin như: Cơ chế tác dụng của Ramipril là gì? Ramipril có tác dụng gì? Tác dụng phụ của Ramipril là gì?… Dưới đây là thông tin chi tiết.
Lịch sử nghiên cứu và phát triển
Ramipril là 1 thuốc ức chế hệ renin – angiotensin – aldosterone (hệ RAA) thuộc nhóm ức chế men chuyển angiotensin (Angiotensin Converting Enzyme Inhibitors – ACEIs). Thuốc được dùng trong các trường hợp tăng huyết áp, suy tim và dự phòng nhồi máu cơ tim.
Ramipril được cấp bàng sáng chế năm 1981 và được phê duyệt trong sử dụng y tế năm 1989. Biệt dược gốc là Altace, hiện được tiếp thị bởi King Pharmaceuticals.
Dược lực học
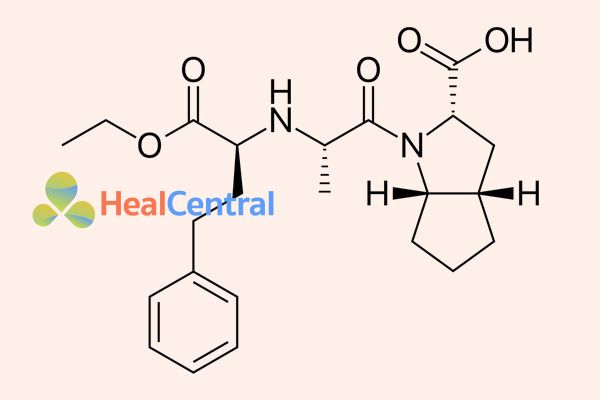
Ramipril là tiền thuốc. Sau khi vào cơ thể, nó được chuyển hóa tại gan trở thành ramiprilat có hoạt tính thực sự. Ramiprilat ức chế men ACE theo cơ chế cạnh tranh do bắt chước cấu trúc cơ chất của enzyme, làm hạn chế angiotensin I gắn vào trung tâm hoạt động của enzyme và do đó, hạn chế tạo thành angiotensin II. Như vậy thuốc làm giảm tác dụng của angiotensin II, bao gồm các:
- Giãn mạch (cả động và tĩnh mạch) nên giảm tiền gánh và hậu gánh, từ đó hạ huyết áp. Còn 1 cơ chế gây giãn mạch nữa là giảm thoái hóa bradykinin, gây giãn mạch qua trung gian NO.
- Ức chế tiết aldosterone và vasopressin nên giảm giữ natri và nước, giảm thể tích tuần hoàn, giảm và hậu và tiền gánh nên hạ huyết áp.
- Ức chế sự phì đại tâm thất, tốt cho bệnh nhân suy tim.
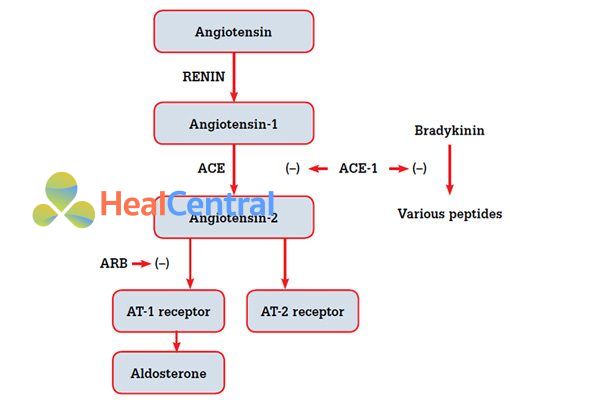
Do ức chế aldosterone nên thuốc làm tăng kali máu. Đồng thời, tích lũy bradykinin còn có thể gây ho.
Một số thử nghiệm lâm sàng

Tác dụng của ramipril trên huyết áp và tốc độ bài tiết protein ở bệnh nhân không đái tháo đường có huyết áp bình thường với protein niệu.
Các tác giả: Toto RD, Adams-Huet B, Fenves AZ, Mitchell HC, Mulcahy W và Smith RD tới từ Khoa Nội, Trung tâm Y tế Tây Nam Đại học Texas tại Dallas, 75235-8856, Hoa Kỳ.
ACEI làm giảm protein niệu ở cả bệnh nhân huyết áp bình thường và tăng huyết áp mắc bệnh thận có protein niệu. Tuy nhiên, cơ chế của tác dụng chống tăng protein niệu chưa được hiểu rõ. Các tác giả đã thực hiện một thử nghiệm chéo ngẫu nhiên, mù đôi, đối chứng giả dược để kiểm tra giả thuyết rằng tác dụng chống tăng protein niệu của ramipril là do sự cải thiện tính thấm của cầu thận không phụ thuộc vào huyết áp và tốc độ lọc cầu thận.
Hiệu quả của ramipril liều thấp (1.25 mg/ngày) và liều cao (5 mg/ngày) được đánh giá ở 15 bệnh nhân không đái tháo đường có huyết áp bình thường có protein niệu (> 150 mg/ngày). Nghiên cứu được chia thành 4 giai đoạn 12 tuần: giả dược, ramipril liều cao hoặc liều thấp, chéo với ramipril liều thấp hoặc liều cao, và giả dược. Huyết áp, tốc độ lọc cầu thận, tốc độ dòng huyết tương đến thận, tốc độ bài tiết protein qua nước tiểu và nồng độ angiotensin II trong huyết tương được đo vào cuối mỗi giai đoạn.
Huyết áp động mạch trung bình, tỉ lệ protein trong nước tiểu so với creatinine và tốc độ bài tiết albumin giảm đáng kể khi dùng ramipril liều thấp và liều cao. Tốc độ lọc cầu thận và lưu lượng huyết tương đến thận không thay đổi đáng kể. Nồng độ angiotensin II trong huyết tương giảm khi dùng cả ramipril liều thấp và liều cao. Không có tình trạng hạ huyết áp và chỉ có 1 đối tượng bị ho khi dùng ramipril mà không cần phải dừng nghiên cứu thuốc.
Tóm lại, sử dụng ramipril ở cả liều thấp và liều cao đều làm giảm huyết áp và giảm protein niệu trong nhóm bệnh nhân có huyết áp bình thường với bệnh thận có protein niệu. Tác dụng chống tăng protein của ramipril có lẽ qua trung gian giảm áp lực mao mạch cầu thận.
Dược động học
Hấp thu: Sinh khả dụng (F) đạt 50-60% và không bị ảnh hưởng bởi thức ăn. Thời gian đạt nồng độ đỉnh trong huyết tương (Tmax) là 1 giờ (ramipril) và 2-4 giờ (ramiprilat).
Phân bố: Tỉ lệ liên kết protein huyết tương là 73% (ramipril) và 56% (ramiprilat).
Chuyển hóa: Ramipril được thủy phân chức ester ở gan tạo thành chất chuyển hóa còn hoạt tính là ramiprilat.
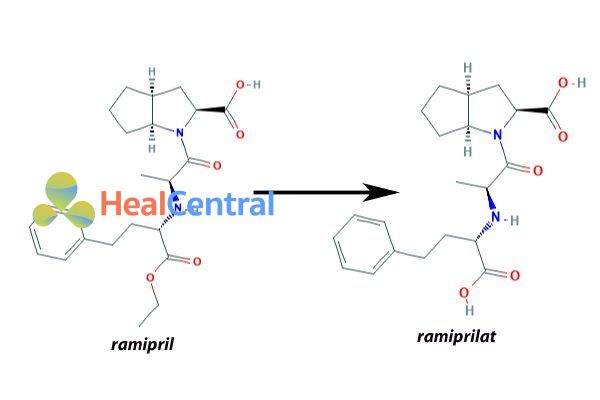
Thải trừ: Thời gian bán thải của ramiprilat là 13-17 giờ. Bài xuất qua nước tiểu (60%) và phân (40%).
Chỉ định và liều dùng
Tăng huyết áp:
Khởi đầu (không dùng lợi tiểu): 2.5 mg/ngày PO.
Khởi đầu (có lợi tiểu): 1.25 mg/ngày PO.
Duy trì: 2.5-20 mg/ngày PO 1 lần/ngày hoặc chia ra mỗi 12 giờ.
Suy tim (Hậu nhồi máu cơ tim):
Bệnh nhân ổn định với các dấu hiệu suy tim sung huyết trong vài ngày sau nhồi máu cơ tim cấp tính.
Khởi đầu: 2.5 mg PO mỗi 12 giờ, có thể chuẩn độ đến 5 mg PO mỗi 12 giờ, giảm xuống 1.25 mg mỗi 12 giờ nếu xảy ra hạ huyết áp. Theo dõi trong hơn 2 giờ sau liều khởi đầu và giảm liều lợi tiểu đồng thời nếu xảy ra hạ huyết áp.
Duy trì: Sau 1 tuần, tăng liều (nếu dung nạp) đến liều mục tiêu 5 mg mỗi 12 giờ.
Dự phòng nhồi máu cơ tim hoặc đột quỵ:
Giảm nguy cơ nhồi máu cơ tim, đột quỵ hoặc tử vong do nguyên nhân tim mạch ở bệnh nhân ≥ 55 tuổi.
Khởi đầu: 2.5 mg/ngày PO trong 1 tuần, sau đó 5 mg/ngày trong 3 tuần.
Duy trì: Tăng liều khi dung nạp đến 10 mg/ngày. Đối với bệnh nhân tăng huyết áp hoặc hậu MI gần đây, cho 5 mg PO 2 lần/ngày.
Bệnh thận đái tháo đường (Chỉ định ngoài nhãn):
Khởi đầu (không dùng lợi tiểu): 2.5 mg/ngày PO.
Khởi đầu (có lợi tiểu): 1.25 mg/ngày PO.
Duy trì: 2.5-20 mg/ngày PO. Liều hàng ngày có thể tăng hoặc chia 2 lần/ngày nếu tác dụng hạ huyết áp giảm dần vào cuối khoảng thời gian dùng thuốc.
Chú thích: PO: đường uống.
Bắt đầu từ liều thấp và chuẩn độ liều lên dần dần mỗi 1-2 tuần.
Liều dùng 1 lần/ngày có thể dẫn đến giảm tác dụng hạ huyết áp vào cuối ngày ở một số bệnh nhân. Xem xét tăng liều hoặc rút ngắn khoảng cách dùng thuốc (mỗi 12 giờ).
Nếu huyết áp không được kiểm soát đầy đủ, cân nhắc thêm thuốc lợi tiểu.
Cân nhắc dùng ACEIs ở bệnh nhân có nguy cơ cao, ngay cả khi không bị tăng huyết áp hoặc suy tim sung huyết.
Ngừng thuốc đột ngột không liên quan đến tăng huyết áp nhanh.
Chỉnh liều ở bệnh nhân suy thận:
- CrCl < 40 ml/phút và điều trị lợi tiểu đồng thời: Không quá 5 mg/ngày (25% liều bình thường).
- Suy thận / Suy tim: 1.25 mg/ngày PO, có thể tăng lên 1.25 mg mỗi 12 giờ và đến liều tối đa 2.5 mg mỗi 12 giờ tùy theo đáp ứng lâm sàng và khả năng dung nạp.
- Suy thận và tăng huyết áp: 1.25 mg/ngày PO khởi đầu, có thể chuẩn độ liều lên, không quá 5 mg/ngày.
- Bệnh nhân lão khoa: Có nguy cơ rối loạn chức năng thận, chỉnh liều theo thanh thải thận và theo dõi chặt chẽ.
Tác dụng phụ

Rất thường gặp (> 10%):
- Ho (7-8%).
- Hạ huyết áp (2-11%).
Thường gặp (1-10%):
- Nhức đầu (1-5%), chóng mặt (2-4%).
- Đau thắt ngực (3%), h ạ huyết áp tư thế (2%).
- Buồn nôn (2%), nôn (2%), tiêu chảy (1%).
- Ngất (2%).
- Chức năng thận bất thường (1%).
Tác dụng phụ < 1%:
- Phù mạch (0.3%).
Lưu ý và thận trọng
Cảnh báo hộp đen:
Không dùng cho phụ nữ có thai do thuốc có thể gây dị tật hoặc tử vong thai nhi.

Thận trọng:
Sốc phản vệ và các phản ứng liên quan đã xảy ra.
(Hiếm gặp) Nguy cơ suy gan, bắt đầu với vàng da ứ mật và tiến triển thành hoại tử gan tối cấp, đôi khi gây tử vong. Ngừng thuốc nếu bệnh nhân bị vàng da hoặc tăng men gan.
Hạ huyết áp quá mức, hạ natri máu, giảm thể tích máu nếu dùng thuốc lợi tiểu đồng thời. Nguy cơ tăng ở bệnh nhân suy tim sung huyết. Điều trị bằng cách đặt bệnh nhân ở tư thế nằm ngửa và truyền tĩnh mạch nước muối sinh lý nếu cần thiết.
Tăng nguy cơ hạ huyết áp ở bệnh nhân trải qua phẫu thuật hoặc đang trong quá trình gây mê.
Bệnh nhân người Mỹ gốc Phi có thể hạ huyết áp trung bình nhỏ hơn so với các nhóm dân số khác.
Thay đổi chức năng thận do ức chế hệ RAA. Bệnh nhân suy tim sung huyết nặng có nguy cơ thiểu niệu hoặc tăng nito máu tiến triển và (hiếm khi) suy thận cấp hoặc tử vong. Tăng BUN/SCr có thể xảy ra ở những bệnh nhân bị hẹp động mạch thận một bên hoặc hai bên. Cần giám sát chặt chẽ những trường hợp này.
Giảm lượng hồng cầu và hemoglobin với các trường hợp hiếm gặp mất bạch cầu hạt, giảm cả ba dòng tế bào máu ngoại vi và suy tủy xương đã được báo cáo. Bệnh mạch máu collagen (lupus ban đỏ hệ thống, xơ cứng bì), bệnh nhân suy giảm chức năng thận có nguy cơ cao. Giám sát chặt chẽ.
Nguy cơ tăng kali máu cao ở những bệnh nhân suy thận, đái tháo đường, sử dụng đồng thời với các thuốc làm tăng kali máu.
Ho có thể hồi phục được cho là do ức chế sự thoái hóa của bradykinin nội sinh.
Phụ nữ mang thai: Xem phần Cảnh báo hộp đen. Phân loại thai kì: D.
Phụ nữ đang cho con bú: Thuốc có thể vào được sữa mẹ. Không nên dùng thuốc khi đang cho con bú hoặc nên dừng cho con bú khi đang dùng thuốc.
Tương tác thuốc
Dùng cùng các thuốc ức chế mTOR (temsirolimus, sirolimus, everolimus…) hoặc thuốc ức chế neprilysin (sacubitril): Có thể tăng nguy cơ phù mạch.
Dùng cùng thuốc ức chế hệ RAA khác (aliskiren, valsartan, telmisartan, quinapril…): Tăng nguy cơ hạ huyết áp, giảm chức năng thận và tăng kali máu.
Dùng cùng các thuốc điều trị tăng huyết áp khác (chẹn kênh calci, lợi tiểu…): Tăng cường tác dụng hạ huyết áp. Ưu tiên phối hợp với lợi tiểu thiazide. Với bệnh nhân suy tim, ưu tiên phối hợp với spironolactone ngay từ đầu.
Dùng cùng các thuốc gây tăng kali máu (thuốc kháng viêm không steroid NSAIDs, lợi tiểu giữ kali…): Hiệp đồng tác dụng gây tăng kali máu. Theo dõi thận trọng.
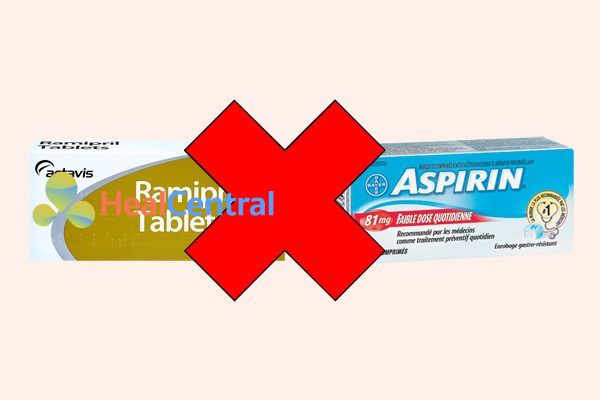
Dùng cùng NSAIDs (aspirin, ibuprofen…): Giảm tác dụng hạ huyết áp, tăng độc tính trên thận.
Dùng cùng thuốc điều trị đái tháo đường (metformin, acarbose, insulin…): Tăng tác dụng hạ đường huyết. Theo dõi thận trọng.
Dùng cùng lithium: Giảm thải trừ lithium do đó tích lũy gây ngộ độc.
Dùng cùng pregabalin: Tăng nguy cơ phù mạch vùng mặt và tổn thương hô hấp.
Chống chỉ định
Quá mẫn cảm với ramipril, các ACEIs khác hoặc bất cứ thành phần nào của thuốc.
Phối hợp với aliskiren ở bệnh nhân đái tháo đường hoặc suy thận.
Dùng đồng thời thuốc ức chế neprilysin (sacubitril).
Tài liệu tham khảo:
https://www.ncbi.nlm.nih.gov/books/NBK537119/
https://www.ncbi.nlm.nih.gov/pubmed/11751742
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4598215/
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC351842/
https://www.ncbi.nlm.nih.gov/pubmed/23623755
https://www.ncbi.nlm.nih.gov/pubmed/18840367