HealCetral.org xin được giới thiệu tới các bạn thông tin liên quan đến nghiên cứu tác dụng hạ đường huyết của một hoạt chất hay dùng nhất hiện nay trong điều trị đái tháo đường – Metformin.
Lịch sử nghiên cứu và phát triển
Metformin là liệu pháp đầu tay sử dụng cho đái tháo đường type 2 (trước đây là “đái tháo đường không phụ thuộc insulin”), và là một trong những loại thuốc được kê đơn phổ biến nhất trên thế giới. Là thuốc có cấu trúc biguanide duy nhất còn được sử dụng trong điều trị, metformin làm giảm cả glucose huyết tương cơ bản và sau bữa ăn. Nó có thể được sử dụng trong đơn trị liệu hoặc kết hợp với các thuốc điều trị đái tháo đường khác bao gồm các sulfonylurea, thuốc ức chế α-glucosidase, insulin, các thiazolidinedione, thuốc ức chế DPP-4 và thuốc chủ vận GLP-1. Metformin ức chế sản xuất glucose ở gan, giảm hấp thu glucose ở ruột và cải thiện sự hấp thu và sử dụng glucose ở tế bào. Bên cạnh hạ đường huyết, metformin còn có thêm những lợi ích khác, bao gồm giảm cân, giảm mức lipid huyết tương và ngăn ngừa một số biến chứng mạch máu.
Khi tỉ lệ béo phì ở Mỹ tăng lên, việc sử dụng metformin cũng ngày càng tăng. Metformin cũng được sử dụng cho các chỉ định khác như hội chứng buồng trứng đa nang. Phần lớn bệnh nhân dung nạp tốt metformin. Tuy nhiên, đáp ứng đường huyết với metformin thay đổi khá nhiều. Một số bệnh nhân đáp ứng rất tốt, trong khi một số khác lại không cho thấy lợi ích.
Việc phát hiện ra metformin có thể bắt nguồn từ nghiên cứu về Galega officinalis, dẫn đến tìm ra tác dụng hạ đường máu của một hoạt chất có tên là galegine.

Galega officinalis là một cây lâu năm, ra hoa mùa hè, hoa trắng, xanh hoặc tím, được tìm thấy ở hầu hết các vùng ôn đới. Nó có nguồn gốc ở Nam Âu và Tây Á, nhưng trong 2 thế kỷ qua, nó đã lan rộng sang nhiều quốc gia trên toàn cầu.
Thời trung cổ, đơn thuốc chứa Galega officinalis đã được sử dụng để làm giảm đi tiểu thường xuyên kèm với căn bệnh mà ngày nay chúng ta gọi là đái tháo đường. Cây cũng được dùng làm thuốc chữa bệnh dịch hạch, thúc đẩy sự ra mồ hôi của bệnh nhân và được sử dụng rộng rãi để kích thích tiết sữa ở bò. Tuy nhiên, loài cây này này quá độc để sử dụng rộng rãi trong nông nghiệp.
Các thuốc thảo dược truyền thống chỉ được hiểu biết rất ít cho đến đầu thế kỷ XX. Mặc dù Galega officinalis có tác dụng hạ glucose máu ở bệnh nhân đái tháo đường, nhưng việc tìm kiếm một hoạt chất mới đã diễn ra rất chậm trong những ngày đầu của thế kỷ trước. Những lí do chính là thảo dược chỉ có tác dụng hạ đường huyết nhẹ và sự ra đời của insulin, có hiệu quả với cả đái tháo đường type 1 và type 2.

Các thành phần hoạt chất trong Galega officinalis có tác dụng hạ đường huyết được chứng minh là galegine hoặc isoamylene guanidine. Các nghiên cứu vào cuối những năm 1800 chỉ ra rằng loại dược liệu này rất giàu guanidine, nhưng nó đã bị chứng minh là quá độc để sử dụng trên lâm sàng. Do đó, sự chú ý đã chuyển sang galegine, một chất chiết xuất ít độc hơn, có cấu trúc chính xác được biết năm 1923 bởi một nhóm nghiên cứu ở Edinburgh, Vương quốc Anh.
Kinh nghiệm lâm sàng ban đầu với galegine sulphate đã được mô tả bởi Muller và Reinwein năm 1927. Họ đã thử nghiệm tự sử dụng 109 mg galegine sulphate, sau đó nồng độ glucose máu được theo dõi trong 25 giờ. Sau đó, họ mở rộng nghiên cứu trên những người khỏe mạnh khác, và cuối cùng là trên bệnh nhân đái tháo đường. Trong cả ba đối tượng nghiên cứu, tác dụng hạ đường huyết đã được ghi nhận (nhẹ ở những người đường huyết bình thường, nhưng có ý nghĩa ở bệnh nhân đái tháo đường).
Công việc tiếp theo của Leclerc và các nhóm nghiên cứu của ông, cũng như công việc của Parturier và Hugonot trong 10 năm tiếp theo, đã bổ sung quan sát về hoạt tính chống đái tháo đường của Galega officinalis. Những người này đã thành công trong cải thiện độ an toàn và cung cấp liệu pháp sử dụng galegine, mặc dù lợi ích của nó bị hạn chế bởi sự thay đổi các đáp ứng và thời gian tác dụng ngắn.
Năm 1957, metformin (lúc đó được gọi là glucophage hay “glucose eater”) đã được nghiên cứu trong một số thử nghiệm ở Paris và cho thấy tác dụng hạ đường huyết ở bệnh nhân đái tháo đường type 2, nhưng không có tác dụng ở người khỏe mạnh. Không giống như các sulfonylurea (một loại thuốc trị đái tháo đường khác), metformin không kích thích giải phóng insulin, nó chủ yếu làm giảm sự giải phóng glucose từ gan. Trong những nghiên cứu đó, metformin cho thấy tác dụng phụ trên đường tiêu hóa.
Cùng năm đó, một nhóm người Mỹ đã công bố kết quả tương tự với phenformin (phenylethyl biguanide). Việc tiếp thị loại thuốc này đã được tiếp sức bởi Ciba-Geigy, nhưng sự liên quan của nó với nhiễm toan lactic đã ngăn việc sử dụng hiệu quả phenformin do vô số trường hợp nhiễm toan lactic được báo cáo. Ngược lại, metformin được sản xuất bởi một công ty nhỏ của Pháp và ban đầu nó là biguanide được ưa thích chỉ ở Pháp và Scotland (trong số các nước phát triển vào thời điểm đó).
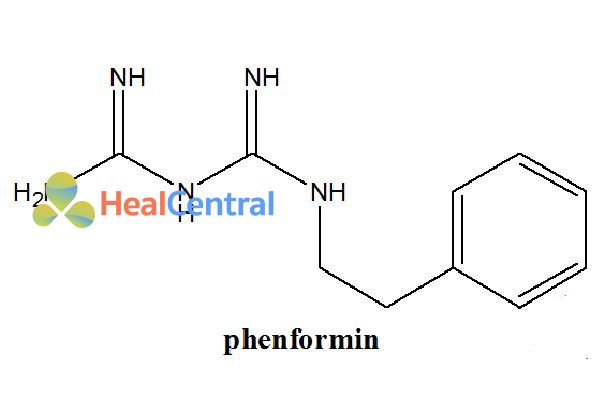
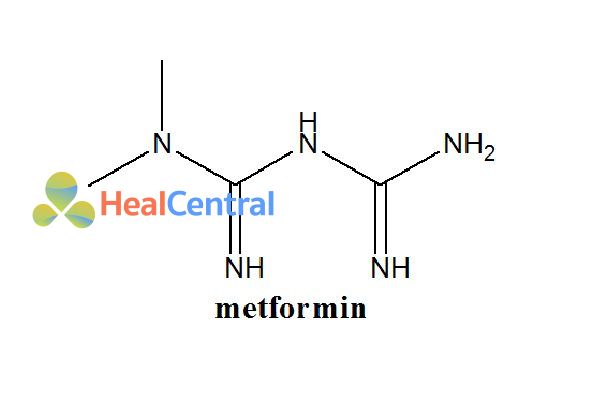
Khi số ca nhiễm toan lactic và tử vong tăng lên, phenformin đã bị rút khỏi thị trường Mỹ năm 1977 và nhiều quốc gia khác. Ủy ban Đánh giá Thuốc Australia khuyến cáo hạn chế nghiêm trọng với cả phenformin và metformin, không tính đến dược động học khác nhau của hai loại thuốc này. Phenformin được chuyển hóa ở gan và có thể tích lũy ở những bệnh nhân bị một số rối loạn di truyền nhất định, trong khi metformin được bài tiết qua thận và hiếm khi gây ra toan lactic hoặc tử vong ở bệnh nhân dùng quá liều hoặc suy thận tiến triển.
Các bác sĩ nội tiết ở Pháp và Scotland với kinh nghiệm đáng kể về sử dụng metformin vẫn tiếp tục sử dụng nó trong đơn thuốc của mình. Vào năm 1968 và 1977, các nghiên cứu được tiến hành ở Scotland đã so sánh metformin với chlorpropamide và cho thấy tác dụng kiểm soát glucose máu ở cả hai loại thuốc là như nhau. Tuy nhiên, những bệnh nhân sử dụng metformin ít bị hạ đường huyết hơn và cho thấy có giảm cân, trong khi những người dùng sulfonylurea lại cho thấy bị tăng cân.
Năm 1995, lợi ích của metformin đã được khám phá lại. Nhiều nghiên cứu đã được thực hiện, và trong số đó, có ảnh hưởng lớn nhất là Nghiên cứu Đái tháo đường Tiền cứu ở Vương quốc Anh. Đó là một thử nghiệm lâm sàng ngẫu nhiên, đa trung tâm theo dõi 3867 bệnh nhân trong hơn 10 năm. Độc lập với kiểm soát đường huyết, metformin làm giảm nguy cơ nhồi máu cơ tim và tử vong do mọi nguyên nhân.
Do đó, metformin trở thành lựa chọn đầu tay cho bệnh nhân béo phì mắc đái tháo đường type 2. Tác dụng chống xơ vữa động mạch và bảo vệ tim mạch của thuốc đã được xác nhận trong các nghiên cứu tiền cứu và hồi cứu, nhưng phải mất 1 thập kỷ nữa, những phát hiện này mới được chuyển thành khuyến nghị chính thức. Năm 2012, các chuyên gia đái tháo đường ở Mỹ và Châu Âu đã tuyên bố metformin là thuốc lựa chọn đầu tay cho tất cả các bệnh nhân mắc đái tháo đường type 2.
Dược lực học
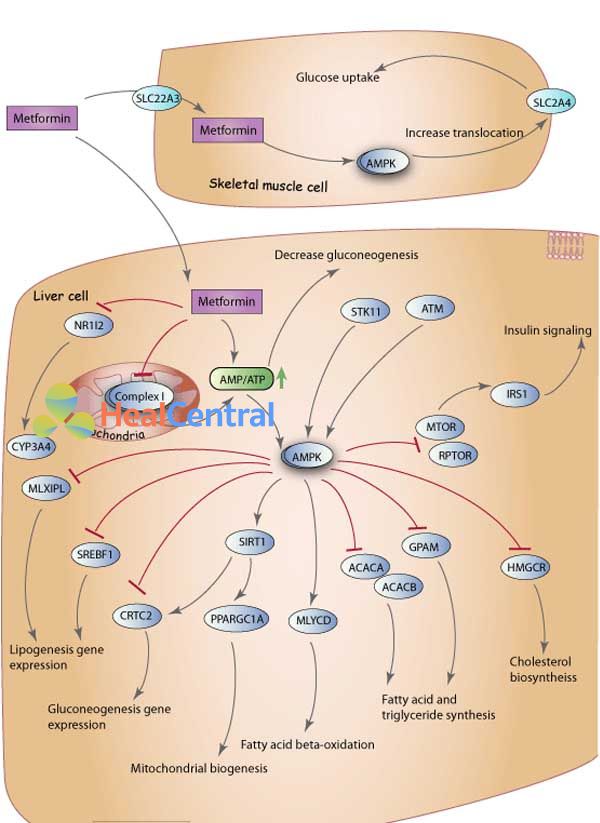
Metformin là một biguanide điều trị đái tháo đường type 2. Cơ chế tác dụng chủ yếu của nó là làm giảm tổng hợp glucose trong gan, tăng hấp thu glucose, tăng tín hiệu insulin, giảm tổng hợp acid béo và triglyceride và tăng quá trình β-oxy hóa acid béo. Metformin cũng có thể làm tăng việc sử dụng glucose trong các mô ngoại biên, và có thể làm giảm hấp thu glucose ở ruột. Vì metformin không kích thích bài tiết insulin nội sinh, nó không gây tăng insulin máu – tác dụng phụ liên quan đến các thuốc chống tiểu đường khác.
Các cơ chế phân tử về hoạt động metformin dường như rất phức tạp và vẫn là chủ đề đang tranh cãi. Tuy nhiên tất cả các nhà nghiên cứu đều đồng ý rằng sử dụng metformin dẫn đến sự phosphoryl hóa AMPK ở gan, do đó có thể dẫn đến nhiều tác dụng dược lý của metformin, bao gồm ức chế tổng hợp glucose và lipid. Mặc dù con đường cụ thể của quá trình phosphoryl hóa AMPK vẫn chưa rõ ràng, các yếu tố cấu thành phân tử LKB1 / STK11 và ATM đã được chứng minh là có vai trò trong quá trình phosphoryl hóa AMPK với sự hiện diện của metformin.
Tuy nhiên, ATM, LKB1 và AMPK không phải là đích tác dụng trực tiếp của metformin. Mặc dù đích tác dụng trực tiếp chưa được làm sáng tỏ, metformin đã được báo cáo ức chế phức hợp I của chuỗi hô hấp (được mã hóa bởi các gen NDUFA1, NDUFA2, NDUFAB1, NDUFA11; NDUFS1, NDUFS2, NDUFV1, NDUFS6, NDUFS4 , NDUFB4…), gợi ý rằng sự ức chế này có thể kích hoạt AMPK bằng cách tăng tỷ lệ AMP: ATP của tế bào.
AMPK là chất điều hòa chính trong chuyển hóa lipid và glucose của tế bào. AMPK được hoạt hóa phosphoryl hóa và làm bất hoạt HMG-CoA reductase (HMGCR), MTOR (đích tác dụng của rapamycin); ACC-2 (ACACB); ACC (ACACA), glycerol-3-phosphate acyltransferase (GPAT / PPAT) và protein liên kết với yếu tố đáp ứng carbohydrate (CHREBP). Hoạt hóa AMPK bằng metformin cũng ngăn chặn biểu hiện của gen SREBP-1 (SREBF1), một yếu tố phiên mã tạo lipid chính. AMPK được phosphoryl hóa cũng hoạt hóa SiRT1 và tăng biểu hiện gen PGc-1a trong nhân, dẫn đến sự hoạt hóa sản phẩm đầu ra của sinh tổng hợp trong ti thể. Một ấn phẩm gần đây cũng đã chứng minh rằng metformin phá vỡ sự đồng hoạt hóa của PXR với SRC1, dẫn đến điều hòa giảm biểu hiện gen CYP3A4.
Cuối cùng, AMPK được hoạt hóa dẫn đến tăng hấp thu glucose ở cơ xương thông qua tăng hoạt động chuyển vị GLUT4 (được mã hóa bởi gen SLC2A4).
Tác dụng tổng thể của hoạt hóa AMPK bao gồm kích thích quá trình oxy hóa acid béo với ức chế tổng hợp cholesterol và triglyceride ở gan, kích thích quá trình oxy hóa acid béo và hấp thu glucose ở cơ xương cũng như tăng độ nhạy cảm insulin toàn thân.
Metformin cũng đã được chứng minh là có khả năng ức chế khối u và nổi lên là một tác nhân có khả năng bảo vệ cơ thể khỏi ung thư. Các nghiên cứu dân số đã chỉ ra rằng metformin có liên quan đến việc giảm đáng kể các khối u trong nhiều loại ung thư (đặc biệt là ung thư vú và tiền liệt tuyến). Metformin cũng có thể ức chế sự phát triển của các tế bào ung thư. Các cơ chế bảo vệ tiềm ẩn này của metformin vẫn chưa được làm sáng tỏ. Việc dừng chu kỳ tế bào trong các tế bào ung thư vú được điều trị bằng metformin dường như liên quan đến hoạt hóa AMPK, điều hòa xuống cyclin D1 và cần có p27Kip1 hoặc p21Cip1. Metformin đã được báo cáo ức chế sự biểu hiện quá mức của oncoprotein HER2 (ERBB2) thông qua việc ức chế mTOR effector p70S6K1 / RPS6KB1 trong các tế bào ung thư biểu mô tuyến vú ở người.
Một số thử nghiệm lâm sàng

Thử nghiệm ngẫu nhiên, mù đôi, đối chứng giả dược REMOVAL: Nghiên cứu tác dụng trên tim mạch và chuyển hóa của metformin ở bệnh nhân đái tháo đường type 1.
Các tác giả: John R Petrie, Nishi Chaturvedi, Ian Ford, Martjin C G J Brouwers, Nicola Greenlaw, Therese Tillin và các cộng sự.
Metformin có thể làm giảm nhu cầu insulin và cải thiện đường huyết ở bệnh nhân đái tháo đường type 1, nhưng không rõ liệu nó có mang lại lợi ích tim mạch hay không. Mục đích của thử nghiệm là nhằm điều tra xem liệu điều trị bằng metformin (cùng với liệu pháp insulin chuẩn) có làm giảm xơ vữa động mạch hay không, được đo bằng sự tiến triển của độ dày lớp áo trong – áo giữa động mạch cảnh chung (cIMT) ở người trưởng thành mắc đái tháo đường type 1 có nguy cơ tim mạch.
Phương pháp: REMOVAL là một thử nghiệm mù đôi, đối chứng giả dược được thực hiện tại 23 phòng khám đái tháo đường ở 5 quốc gia (Úc, Canada, Đan Mạch, Hà Lan và Vương quốc Anh). Người trưởng thành từ 40 tuổi trở lên mắc đái tháo đường type 1 trong thời gian ít nhất 5 năm và có ít nhất 3 trong số 10 yếu tố nguy cơ tim mạch cụ thể được chỉ định ngẫu nhiên (thông qua hệ thống phản ứng bằng giọng nói tương tác) metformin 1000 mg 2 lần/ngày hoặc giả dược. Những người tham gia và nhân viên được dấu mặt để phân bổ điều trị. Kết quả chính là giá trị cIMT trung bình, được định lượng hàng năm trong 3 năm, được phân tích trong một quần thể điều trị có chủ đích đã điều chỉnh (tất cả những người tham gia được chỉ định ngẫu nhiên với dữ liệu sau ngẫu nhiên có sẵn cho kết quả quan tâm tại bất kỳ thời gian cụ thể nào, không phân biệt tuân thủ tiếp theo hoặc tham gia nghiên cứu), sử dụng hồi quy các biện pháp lặp lại. Kết quả thứ cấp là HbA1c, LDL-C, mức lọc cầu thận ước tính (eGFR), microalbumin niệu (không báo cáo), bệnh võng mạc sự cố, khối lượng cơ thể, liều insulin và chức năng nội mô cũng được phân tích trong tất cả những người tham gia với dữ liệu sau ngẫu nhiên có sẵn cho kết quả quan tâm tại bất kỳ thời gian nào.
Thử nghiệm này được đăng ký trên ClinicalTrials.gov, số NCT01483560.
Kết quả: Từ ngày 14/12/2011 đến ngày 24/6/2014, 493 người đã tham gia 3 tháng để tối ưu hóa yếu tố rủi ro và kiểm soát đường huyết (giả dược mù đơn trong tháng cuối cùng). Trong số 428 bệnh nhân được chỉ định ngẫu nhiên, có 219 người được sử dụng metformin và 209 sử dụng giả dược. Tiến triển của cIMT trung bình giảm không đáng kể khi dùng metformin (-0.005 mm/năm, 95% CI -0.012 đến 0.002, P = 0.1664), mặc dù cIMT tối đa đã giảm đáng kể (-0.013 mm/năm, -0.024 đến -0.003; P = 0.0093). HbA1c (trung bình 8.1% [SD 0.9] với metformin và 8.0% [0.8] với giả dược tại đường cơ sở) đã giảm trung bình hơn 3 năm bởi metformin (-0.13%, 95% CI -0.22 đến -0.037, P = 0.0060), nhưng điều này được tính bằng giảm điểm thời gian 3 tháng (-0.24%, -0.34 đến -0.13; P < 0.0001) mà không duy trì được sau đó (P = 0.0163 cho tương tác thăm khám điều trị). Cân nặng (-1.17 kg, 95% CI -1.66 đến -0.69, P < 0.0001) và LDL-C (-0.13 mmol/L, -0.24 đến -0.03; P = 0.0117) đã giảm sau hơn 3 năm điều trị bằng metformin, và eGFR đã tăng (4.0 mL/phút/1.73m2, 2.19 đến 5.82, P < 0.0001). Nhu cầu insulin không giảm trong trung bình hơn 3 năm (-0.005 đơn vị/kg, 95% CI -0.022 đến 0.012; P = 0.545), nhưng có tương tác thăm khám điều trị đáng kể (P = 0.0018). Không có ảnh hưởng đến chức năng nội mô khi được đo bằng chỉ số sung huyết phản ứng, hoặc trên bệnh võng mạc. Ngừng điều trị ở nhóm sử dụng metformin là 59 người (27%) và nhóm sử dụng giả dược là 26 (12%) (P = 0.0002), chủ yếu do tác dụng phụ đường tiêu hóa và không có gia tăng hạ đường huyết khi dùng metformin. Tử vong ở nhóm sử dụng metformin là 5 người và nhóm sử dụng giả dược là 2 người.
Kết luận: Những dữ liệu này không hỗ trợ sử dụng metformin để cải thiện kiểm soát đường huyết ở người trưởng thành mắc đái tháo đường type 1 lâu dài theo đề xuất của hướng dẫn hiện tại, tuy nhiên nó cho thấy rằng nó có thể có vai trò rộng hơn trong quản lý rủi ro tim mạch.
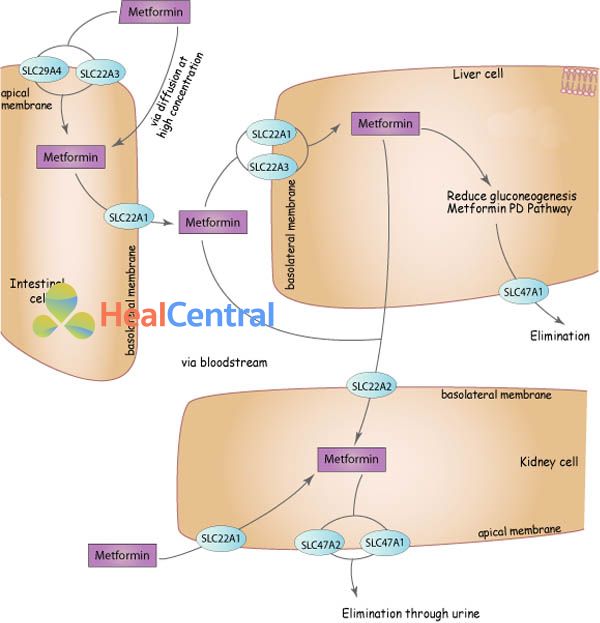
Dược động học
Hấp thu: Thuốc hấp thu tốt qua đường tiêu hóa. Sinh khả dụng (F) là 50-60%. Thời gian đạt nồng độ đỉnh trong huyết tương (Tmax) với chế phẩm thường là 2-3 giờ và chế phẩm giải phóng kéo dài là 4-8 giờ. Nồng độ metformin huyết tương thường ổn định trong khoảng từ 54 đến 4133 ng/mL.
Phân bố: Tỉ lệ liên kết protein huyết tương rất nhỏ. Thể tích phân bố (Vd) của metformin là 654 ± 358 L (chế phẩm thường). Thuốc phân bố rộng vào các mô bao gồm ruột, gan, thận.
Chuyển hóa: Thuốc không được chuyển hóa bởi gan.
Thải trừ: Thời gian bán thải (t1/2) là khoảng 5 giờ (4-9 giờ). Thanh thải thận là 510 +/- 120 mL/phút (chế phẩm thường). Bài xuất qua nước tiểu 90% (lọc ở cầu thận và bài tiết ở ống thận).
Chỉ định và liều dùng
Đái tháo đường type 2:
Đơn trị liệu phối hợp với sulfonylurea.
- Viên nén giải phóng ngay lập tức hoặc dung dịch:
- Liều khởi đầu: Uống 500 mg/lần x 2 lần/ngày hoặc 850 mg/ngày cùng với bữa ăn. Tăng liều sau mỗi 2 tuần.
- Liều duy trì: Uống 1500-2550 mg/ngày chia 2-3 lần/ngày cùng bữa ăn.
- Không quá 2550 mg/ngày.
Viên giải phóng kéo dài:
- Glucophage XR: Uống 500 mg/ngày vào bữa tối, chuẩn độ bằng 500 mg/ngày hằng tuần. Không quá 2000 mg/ngày.
- Fortamet: Uống 500-1000 mg/ngày, chuẩn độ bằng 500 mg/ngày hằng tuần. Không quá 2500 mg/ngày.
- Glumetza: Uống 1000 mg/ngày, chuẩn độ bằng 500 mg/ngày hằng tuần. Không quá 2000 mg/ngày.
Dự phòng đái tháo đường type 2 (Chỉ định ngoài nhãn):
- Uống 850 mg/ngày.
- Liều mục tiêu: 850 mg/lần x 2 lần/ngày.
Hội chứng buồng trứng đa nang ở trẻ em (Chỉ định mồ côi).
Bệnh động kinh cơ tiến triển type 2 (Bệnh Lafora) (Chỉ định mồ côi).
Chỉnh liều ở bệnh nhân suy thận:
- Xác định eGFR trước khi dùng metformin.
- eGFR < 30 mL/phút/1.73m²: Chống chỉ định.
- eGFR 30-45 mL/phút/1.73m²: Không khuyến khích bắt đầu điều trị.
- Theo dõi eGFR ít nhất hàng năm hoặc thường xuyên hơn đối với những bệnh nhân có nguy cơ bị suy thận (ví dụ: người cao tuổi).
- Nếu eGFR giảm xuống dưới 45 mL/phút/1.73m² khi đang dùng metformin, nên đánh giá rủi ro và lợi ích của việc tiếp tục điều trị.
- Nếu eGFR giảm xuống dưới 30 mL/phút/1.73m² khi đang dùng metformin, dừng điều trị ngay lập tức.
Bệnh nhân suy gan: Tránh sử dụng do nguy cơ nhiễm toan lactic.
Tác dụng phụ
Rối loạn tiêu hóa: Đầy hơi, tiêu chảy, táo bón, buồn nôn, nôn, trướng bụng, khó tiêu, ợ nóng.
Suy nhược, yếu ớt, ớn lạnh, chóng mặt.
Đau cơ, khó chịu ở ngực.
Nhiễm trùng đường hô hấp trên.
Hạ đường huyết.
Nhiễm toan lactic (hiếm).
Vitamin B12 huyết thanh thấp.
Lưu ý và thận trọng
Cảnh báo hộp đen:
Nhiễm toan lactic hiếm gặp nhưng rất nghiêm trọng, xảy ra khi điều trị bằng metformin, đặc trưng bởi nồng độ lactate máu tăng (> 5 mmol/L), giảm pH máu, rối loạn điện giải với khoảng trống anion tăng và tỷ lệ lactate / pyruvate tăng. Khi metformin được coi là nguyên nhân gây nhiễm toan lactic, nồng độ metformin trong huyết tương thường lớn hơn 5 µg/mL.
Các yếu tố nguy cơ của nhiễm toan lactic liên quan đến metformin bao gồm suy thận, sử dụng đồng thời với một số loại thuốc (ví dụ: thuốc ức chế carbonic anhydrase như topiramate), bệnh nhân 65 tuổi trở lên, phẫu thuật và các thủ tục khác, tình trạng thiếu oxy (ví dụ: suy tim sung huyết (CHF) cấp tính), uống quá nhiều rượu, suy gan. Nếu nghi ngờ nhiễm toan lactic liên quan đến metformin, hãy ngừng thuốc ngay lập tức.
Bệnh nhân CHF cần quản lý, đặc biệt là những người có CHF không ổn định hoặc cấp tính có nguy cơ giảm tưới máu và thiếu oxy máu có nguy cơ nhiễm toan lactic. Nguy cơ nhiễm toan lactic tăng theo mức độ rối loạn chức năng thận và tuổi của bệnh nhân.
Không bắt đầu điều trị ở những bệnh nhân từ 80 tuổi trở lên trừ khi CrCl chứng minh được rằng chức năng thận không suy giảm, vì những bệnh nhân này dễ bị nhiễm toan lactic hơn. Nên dừng điều trị bằng metformin ngay lập tức khi có bất kì tình trạng nào liên quan đến thiếu oxy, mất nước hoặc nhiễm trùng huyết.
Nhìn chung nên tránh sử dụng metformin ở những bệnh nhân có bằng chứng lâm sàng hoặc xét nghiệm có bệnh gan. Bệnh nhân nên thận trọng khi uống nhiều rượu khi điều trị bằng metformin vì rượu làm tăng tác dụng của metformin với chuyển hóa lactate.
Ngừng sử dụng metformin tại thời điểm trước hoặc trong khi sử dụng thủ tục có dùng iod cản quang ở bệnh nhân có eGFR trong khoảng 30-60 mL/phút/1.73m2, ở những bệnh nhân có tiền sử bệnh gan, nghiện rượu hoặc suy tim hoặc ở những bệnh nhân sẽ được sử dụng iod cản quang trong động mạch.
Khởi phát nhiễm toan lactic thường rất mờ nhạt và kèm theo các triệu chứng không đặc hiệu (ví dụ: khó chịu, đau cơ, hô hấp khó khăn, tăng buồn ngủ, đau bụng không đặc hiệu). Với nhiễm toan rõ rệt, hạ thân nhiệt, hạ huyết áp và nhịp tim chậm kháng thuốc có thể xảy ra. Bệnh nhân nên được hướng dẫn nhận biết các triệu chứng này và thông báo cho bác sĩ ngay lập tức nếu các triệu chứng xảy ra, metformin nên được dừng sử dụng cho đến khi làm rõ được tình hình. Điện giải huyết thanh, thể ketone, đường huyết và nếu được chỉ định, pH máu, nồng độ lactate và thậm chí nồng độ metformin trong máu có thể hữu ích.
Khi một bệnh nhân được ổn định ở bất kì liều metformin nào, các triệu chứng trên đường tiêu hóa, thường gặp khi bắt đầu điều trị, không có khả năng liên quan đến thuốc. Sự xuất hiện sau đó của các triệu chứng này có thể là do nhiễm toan lactic hoặc bệnh nghiêm trọng khác.
Nhiễm toan lactic nên được nghi ngờ ở bất kì bệnh nhân đái tháo đường nào bị nhiễm toan chuyển hóa mà thiếu bằng chứng nhiễm toan ketone (ketone niệu và ketone máu). Nhiễm toan lactic cần phải cấp cứu tại bệnh viện. Ở bệnh nhân nhiễm toan lactic đang sử dụng metformin, nên ngừng thuốc ngay lập tức và nên có các biện pháp chăm sóc hỗ trợ chung ngay lập tức. Metformin có khả năng thẩm tách cao (độ thanh thải lên tới 170 mL/phút trong điều kiện huyết động tốt), chạy thận nhân tạo ngay được khuyến cáo để điều chỉnh nhiễm toan và loại bỏ metformin tích lũy. Biện pháp này thường đảo ngược kịp thời các triệu chứng và phục hồi các chức năng cơ thể cho người bệnh.
Thận trọng:
Tăng nguy cơ hạ đường huyết nghiêm trọng ở người cao tuổi, suy nhược hoặc suy dinh dưỡng, suy thượng thận hoặc tuyến yên, mất nước, sử dụng rượu nặng, tình trạng thiếu oxy, suy gan hoặc thận, sốt, stress do nhiễm trùng, chấn thương hoặc phẫu thuật.
Sử dụng đồng thời insulin và các chất kích thích tiết insulin (ví dụ: sulfonylurea) có thể làm tăng nguy cơ hạ đường huyết. Có thể cần giảm liều.
Nên ngừng điều trị tạm thời khi bệnh nhân bị hạn chế ăn uống.
Có thể tăng nguy cơ tử vong do tim mạch.
Có thể gây rụng trứng ở bệnh nhân buồng trứng đa nang tiền mãn kinh.
Có thể cần phải ngừng điều trị bằng metformin và tiêm insulin nếu bệnh nhân bị stress (sốt, chấn thương, nhiễm trùng) hoặc bị nhiễm toan ketone đái tháo đường.
Một số trường hợp, sau khi đưa ra thị trường, nhiễm toan lactic liên quan đến metformin xảy ra trong điều trị suy tim sung huyết cấp tính (đặc biệt khi đi kèm với giảm tưới máu và giảm oxy máu), trụy tim mạch (sốc), nhồi máu cơ tim cấp, nhiễm trùng huyết và các tình trạng khác liên quan đến thiếu oxy máu có liên quan đến nhiễm toan lactic và cũng có thể gây ra tăng nito máu trước thận. Ngừng điều trị khi những phản ứng bất lợi như vậy xảy ra.
Có thể làm giảm vitamin B12 hoặc lượng canxi hấp thu. Theo dõi nồng độ huyết thanh B12 định kỳ bằng liệu pháp dài hạn.
Không chỉ định cho bệnh nhân đái tháo đường type 1 phụ thuộc insulin do thuốc thiếu hiệu quả.
Phụ nữ có thai và đang cho bon bú: Không nên sử dụng do thuốc qua được hàng rào nhau thai và sữa mẹ. Với các bệnh nhân này, insulin là chỉ định đầu tay cho đái tháo đường.
Tương tác thuốc
Metformin không được chuyển hóa ở gan nên nó không tương tác với các thuốc theo cơ chế ức chế hoặc cảm ứng enzym gan (vẫn có thể tương tác theo cơ chế khác).
Dùng cùng thủ tục có sử dụng iod cản quang: Nguy cơ tích lũy metformin và nhiễm toan lactic cao hơn.
Dùng cùng các thuốc kháng histamine H2: Cimetidine ức chế MATE1 và OCT2, ranitidine ức chế MATE1 nên làm giảm thải trừ metformin, tăng nguy cơ tích lũy metformin và nhiễm toan lactic, nên giảm liều metformin. Famotidine ức chế chọn lọc MATE1, tăng sinh khả dụng metformin và tăng thanh thải metformin ở thận so với 2 thuốc trên làm giảm đào thải metformin.
Dùng cùng các thuốc ức chế bơm proton (omeprazole, rabeprazole, lansoprazole…): Thuốc ức chế MATE và OCT2, tăng nồng độ metformin huyết tương. Cần theo dõi cẩn thận.
Đồng thời phối hợp metformin với thuốc kháng histamine H2 hoặc thuốc ức chế bơm proton đều làm tăng nguy cơ thiếu vitamin B12.
Dùng cùng trimethoprime: Ức chế thải trừ metformin vừa phải do ức chế các OCT và MATE. Phối hợp thận trọng.

Dùng cùng cephalexin: Cephalexin là cơ chất của MATE1 và nó ức chế thải trừ metformin gây tích lũy.
Dùng cùng rifampin: Tăng biểu hiện của OCT1 do đó tăng đưa metformin vào tế bào gan.
Dùng cùng dolutegravir: Thuốc ức chế cả OCT2 và MATE1 trong ống thận. Tăng tác dụng phụ của metformin là hạ đường huyết, đồng thời không dung nạp đường tiêu hóa. Cần chỉnh liều metformin.
Dùng cùng pyrimethamine: Thuốc ức chế cả OCT2 và MATE gây giảm thanh thải và tăng nồng độ huyết tương của metformin.
Dùng cùng ranolazine: Thuốc ức chế OCT2, gây giảm thanh thải và tăng nồng độ huyết tương của metformin. Tương tác này phụ thuộc liều và khuyến cáo liều metformin không nên vượt quá 1700 mg/ngày với liều ranolazine 1000 mg/lần x 2 lần/ngày.
Dùng cùng vandetanib: Thuốc ức chế mạnh MATE1 và MATE2K, làm giảm thanh thải và tăng nồng độ huyết tương của metformin. Cần theo dõi độc tính của metformin khi phối hợp 2 thuốc này.
Dùng cùng các thuốc ức chế tysosine kinase (Imatinib, Nilotinib, Gefitinib, Erlotinib): Các thuốc này ức chế OCT và MATE, làm giảm thanh thải metformin.
Dùng cùng atenolol: Thuốc ức chế OCT2 và giảm dòng máu đến thận nên làm giảm đào thải metformin.
Dùng cùng metoprolol: Làm giảm nồng độ metformin huyết tương do metoprolol làm tăng hấp thu thuốc ở gan thông qua cảm ứng OCT1, tăng tái hấp thu ở thận do ức chế MATE1 và tăng hấp thu ở cơ đùi do cảm ứng OCT3.
Chống chỉ định
Quá mẫn cảm với metformin hoặc bất cứ thành phần nào của thuốc.
Suy tim sung huyết.
Nhiễm toan đái tháo đường có hoặc không có hôn mê.
Bệnh thận nặng: eGFR < 30 mL/phút/1.73m².
Thanh thải creatinine bất thường do sốc, nhiễm trùng huyết hoặc nhồi máu cơ tim.
Phụ nữ mang thai và đang cho con bú.
Một số dạng chế phẩm bán trên thị trường – Giá bán
Biệt dược gốc: Glucophage 500mg
- Hàm lượng: 500mg/ viên
- Dạng bào chế: viên nén bao phim
- Giá bán: 98.000 VND
- Nhà sản xuất: Merck
- Số đăng kí: VN-0941-06
Biệt dược gốc: Glucophage XR 750 mg
- Hàm lượng: 750mg/ viên
- Dạng bào chế: viên giải phóng kéo dài
- Giá bán: 3,600 VND/ viên
- Nhà sản xuất: Merck
- Số đăng kí: VN-15546-12
Metformin Stada 500mg
- Giá bán: 36,000 VND
- Nhà sản xuất: Công ty liên doanh TNHH Stada-Việt Nam – VIỆT NAM
- Số đăng kí: VD-10729-10
- Hàm lượng: 500mg/ viên
Metformin Stada 850 mg
- Hàm lượng: 850 mg/ viên
- Giá bán: 72,000 VND
- Nhà sản xuất: Chi nhánh Công ty TNHH LD Stada-Việt Nam – VIỆT NAM
- Số đăng kí: VD-26565-17
Fordia
- Hàm lượng 500 mg/viên
- Giá bán: 30,000 VND
- Nhà sản xuất: Công ty UNITED PHARMA – Việt Nam – VIỆT NAM
- Số đăng kí: VD-10857-10
Metformin 500 mg
- Hàm lượng 500mg/viên
- Số đăng kí: VD-17972-12
- Nhà sản xuất: Công ty cổ phần dược phầm trung ương 1 – Pharbaco
- Giá bán: 43,000 VND / hộp 5 vỉ× 10 viên
Glucophage XR 750mg
- Hàm lượng: 750mg/ viên
- Dạng bào chế: viên giải phóng kéo dài
- Nhà sản xuất: Merck Sante S.A.S – PHÁP
- Giá bán: 105 VND/ hộp 2 vỉ × 15 viên
- Số đăng kí: VN-15546-12
Tài liệu tham khảo:
https://clinicaltrials.gov/ct2/show/NCT02432287
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6235018/
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5943638/