Giới thiệu các phương pháp điều trị mụn trứng cá đỏ
Các thuốc bôi và thuốc uống điều trị được giới thiệu trong chương trước đã được chứng minh là có giá trị quan trọng trong điều trị bệnh trứng cá đỏ. Tuy nhiên, cải thiện lâm sàng, tuy nhiên, thường biểu hiện rõ ràng nhất trong tổn thương viêm liên quan đến bệnh, bao gồm cả mụn đỏ và mụn mủ, trong khi tác dụng của các tác nhân này trên ban đỏ và đặc biệt là giãn mao mạch có xu hướng bị hạn chế nhiều nhất. Mặt khác, laser và các thiết bị tương tự có thể đạt được những cải thiện đáng kể ở những tổn thương sau này, do đó nâng cao chất lượng cuộc sống ở bệnh nhân trứng cá đỏ, đặc biệt là những người bị trứng cá đỏ giãn mao mạch (Tan & Tope 2004).
Chương này sẽ thảo luận về các quy trình quang hóa hiện đang được sử dụng cho điều trị bệnh trứng cá đỏ. Ngoài ra, các phương pháp mới hơn hiện đang được nghiên cứu cho tình trạng này cũng sẽ được giới thiệu.
Nội dung chính và cơ chế hoạt động của laser trị mụn trứng cá
Mặc dù các tổn thương mạch máu là mục tiêu của phương pháp điều trị laser kể từ khi được giới thiệu trong khoa học y tế, nhưng các thủ tục ban đầu đầy biến chứng, chẳng hạn như sẹo và chứng loạn sắc tố thứ phát đến hoại tử đông không đặc trưng của lớp hạ bì bề mặt. Các phương pháp điều trị cuối cùng đã được tiên tiến hóa bởi sự phát triển lý thuyết về quá trình quang nhiệt chọn lọc (Anderson & Parrish 1983). Theo lý thuyết này, chùm sáng có thể nhắm đến một nhóm mang màu cụ thể trong da với thiệt hại tối thiểu cho các cấu trúc xung quanh thông qua lựa chọn bước sóng thích hợp, thời lượng xung và mật độ năng lượng. Theo cách này, thiệt hại ngoài dự kiến chấp xung quanh cấu trúc thông qua sự truyền nhiệt được giảm thiểu, cũng giảm thiểu nguy cơ để lại sẹo và các vấn đề không mong muốn lâu dài khác. Các sửa đổi bổ sung cho lý thuyết, vì nó áp dụng cho các mục tiêu lớn hơn, như mạch máu, được kết hợp trong lý thuyết mở rộng sau này của chọn lọc quang nhiệt (Altshuler et al. 2001).
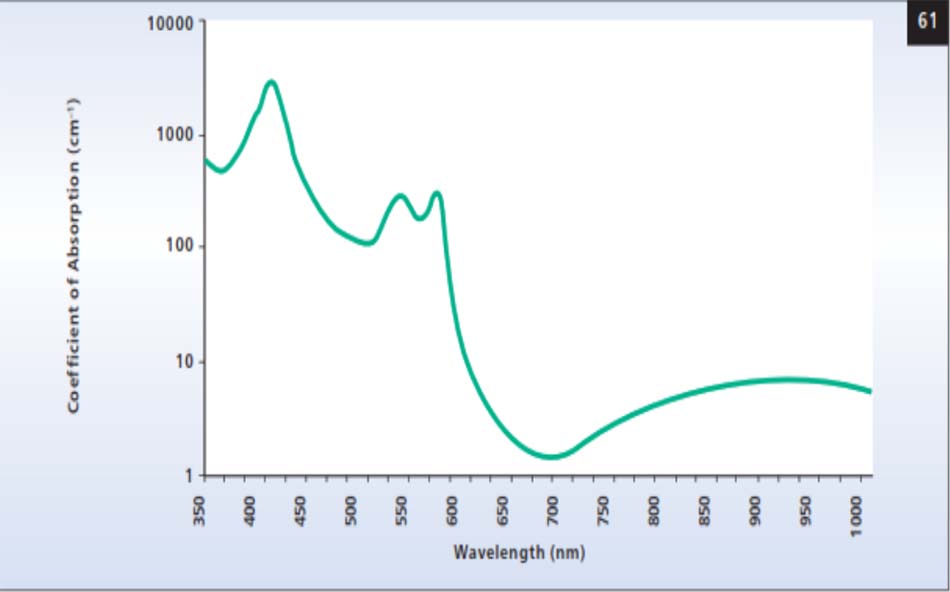
Nhiễm sắc thể mô trong điều trị ban đỏ và giãn mao mạch của bệnh trứng cá đỏ là oxyhemoglobin, trong đó có các cực đại hấp thụ ánh sáng chính ở bước sóng 418nm, 542nm, và 577nm, với dải hấp thụ rộng phụ từ khoảng 800 đến 1100nm (hình 61 trang sau). Tuy nhiên, cần lưu ý rằng trong khi hấp thụ ánh sáng của huyết sắc tố thì cao nhất ở bước sóng 418nm, thâm nhập vào lớp hạ bì bằng bước sóng ngắn này thì không đủ để ảnh hưởng đến mạch máu da. Bởi vì các photon ánh sáng được hấp thụ bởi phân tử oxyhemoglobin, năng lượng điện từ được chuyển thành nhiệt.
Nhiệt sau đó lan truyền đến các tế bào hồng cầu và sau đó, đến thành mạch máu. Thành mạch nóng đủ sẽ dẫn đến phá hủy đông máu cho lớp đệm mạch máu, sự đóng khoang, và sự tái hấp thu cuối cùng của mạch. Năng lượng nhiệt bị giới hạn trong mục tiêu và việc gây thương tích cho lớp hạ bì xung quanh được giảm thiểu khi thời gian xung của chùm tia laser, còn được gọi là chiều rộng xung, bằng hoặc ngắn hơn thời gian giãn nhiệt (TRT) của mục tiêu. TRT là thời gian cần thiết cho mục tiêu để làm mát đến 1 / e lần năng lượng truyền, hoặc bằng khoảng 63%. TRT tỷ lệ thuận với bình phương đường kính mục tiêu. TRT của mạch máu, tính bằng giây, có thể được ước tính bằng bình phương đường kính của nó, tính bằng cm. Do đó, 1 mm (hoặc 0,1 cm) giãn mao mạch có TRT khoảng 10 ms (0,01 giây). Thời gian xung dài hơn TRT của mục tiêu sẽ dẫn đến rò rỉ nhiệt từ mục tiêu và có thể gây thiệt hại cho các mô xung quanh.
Một nguồn phá hủy phụ khác trong phương pháp điều trị là melanin, cũng hấp thụ ánh sáng trong các phần nhìn thấy và cận hồng ngoại của Hình 61. Quang phổ hấp thụ của oxyhemoglobin. phổ điện từ. Như vậy, cả biểu bì và melanin nang đại diện cho một nhóm mang màu cạnh tranh khi ban đỏ da và giãn mao mạch đang được điều trị bằng laser và thiết bị quang học. Đây là một cân nhắc quan trọng ở những người có tông màu da tối hơn hoặc những người có lông mặt. Vì vậy, các phương pháp khác nhau được sử dụng để đạt được tính đặc hiệu lớn hơn của mục tiêu trong những trường hợp như vậy sẽ được bao phủ bằng hệ thống riêng lẻ.
Laser và các thiết bị tương tự laser được sử dụng phổ biến nhất trong điều trị liên quan đến chứng ban đỏ và giãn mao mạch của bệnh trứng cá đỏ bao gồm laser nhuộm xung dài (PDL) và nguồn sáng xung mạnh (IPL). Ngoài ra, laser kali Titanyl phosphate (KTP) có bước sóng 532nm và laser 1064-nm
Neodymium: yttrium–aluminum–garnet (Nd:YAG) cũng thường xuyên được sử dụng cho chỉ định này. Những hệ thống này sẽ được kiểm tra chuyên sâu.
Chăm sóc trước phẫu thuật bằng laser
Nói chung, điều trị trứng cá đỏ bằng laser và ánh sáng được dung nạp tốt với sự chuẩn bị tương đối ít trước phẫu thuật. Vì trang điểm có thể vừa phản xạ vừa hấp thụ bước sóng khác nhau của ánh sáng, điều bắt buộc là bệnh nhân cần loại bỏ tất cả các lớp trang điểm và sản phẩm trên mặt khác trước khi làm thủ tục. Hầu hết bệnh nhân điều trị bệnh trứng cá đỏ không cầngây tê tại chỗđể kiểmsoát cơnđau. Như sẽ được thảo luận dưới đây, làm mát biểu bì trong quá trình làm giảm khó chịu của bệnh nhân. Ngoài ra, gây tê tại chỗ gây ra co mạch, dẫn đến mất nhóm mô mang màu. Tuy nhiên, một loại kem gây tê tại chỗ, chẳng hạn như hỗn hợp thuốc bôi 2,5% lidocaine và 2,5% prilocaine, hoặc phong bế thần kinh khu vực có thể được sử dụng cho bệnh nhân nhạy cảm.
Cuối cùng, như đã đề cập ở trên, melanin đại diện cho một nhóm mang màu cạnh tranh khi bệnh trứng cá đỏ đang được điều trị bằng laser và hệ thống ánh sáng. Điều này bao gồm melanin võng mạc, do đó bắt buộc phải có kính bảo vệ đặc biệt cho cả bệnh nhân và nhân viên hỗ trợ.
Laser xung nhuộm màu
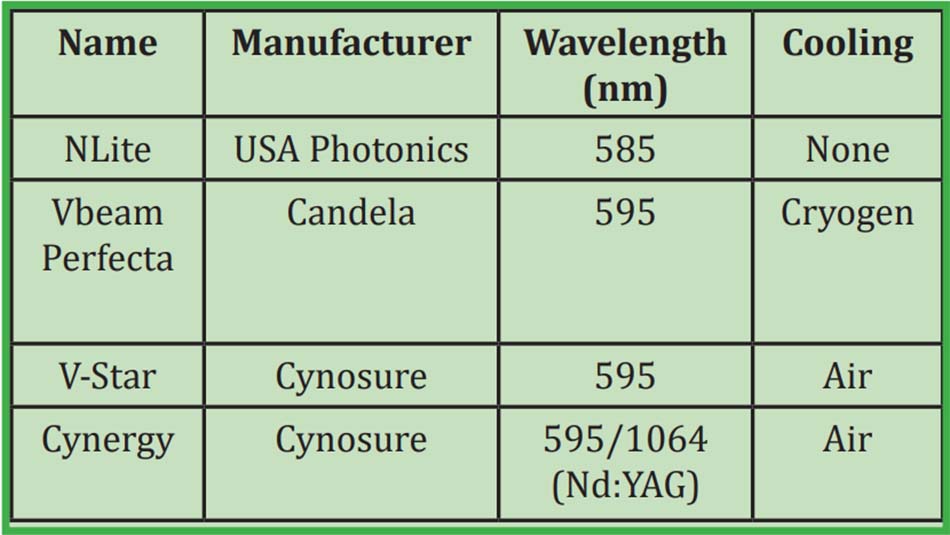
Laser xung nhuộm (PDL) là laser đầu tiên được thiết kế phù hợp với lý thuyết chọn lọc quang nhiệt và được giới thiệu vào năm 1986. Hệ thống ban đầu phát ra ánh sáng có bước sóng 577nm, do đó tương ứng với một trong những đỉnh hấp thụ oxyhemoglobin chính. Sau đó, bước sóng được tăng lên tới 585nm và sau đó, lên 595nm để tăng sự xâm nhập qua da mà không có tác động đáng kể đến chọn lọc mạch máu.
Cả hai bước sóng này hiện đang được sử dụng trong rất nhiều hệ thống có sẵn hiện nay (Bảng 10). Điều quan trọng, bước sóng dài hơn (595nm) thì hấp thụ oxyhemoglobin tương đối thấp hơn so với bước sóng 585nm, do đó đòi hỏi phải tăng mật độ năng lượng 20 – 50% (Tan&Tope 2004). PDL hiện đại nhất có thời lượng xung có thể điều chỉnh lên đến 40 ms, cho phép điều trị ban đỏ và giãn mao mạch của bệnh trứng cá đỏ. Thời lượng xung dài hơn cũng cho phép hiệu quả điều trị giãn mao mạch mặt mà không xuất huyết, như sẽ được thảo luận dưới đây.
Kể từ nghiên cứu đầu tiên về việc sử dụng PDL trong bệnh trứng cá đỏ năm 1991, một số nghiên cứu bổ sung đã xác nhận tiện ích của laser cho chỉ định này, với sự cải thiện ban đỏ được ghi nhận lên đến 50% và giãn mao mạch lên đến 75% sau một đến ba buổi điều trị (Clark và cộng sự 2002; Lowe et al. 1991; Tan et al. 2004). Ngoài ra, giảm đáng kể tỷ lệ đỏ bừng, cũng như nhạy cảm da với axit lactic, cũng đã được ghi nhận (Clark et al. 2002; Lonne-Rahm et al. 2004; Tân & Tope 2004). Tuy nhiên, một số tác dụng phụ đã được ghi nhận trong các nghiên cứu này, nghiêm trọng nhất là ban xuất huyết xảy ra trong tất cả các bệnh nhân điều trị. Ban xuất huyết có thể kéo dài từ 5 đến 10 ngày và có thể lãng phí thời gian đáng kể cho bệnh nhân. Ngoài ra, tăng sắc tố và tróc da xảy ra ở một số lượng lớn bệnh nhân, trong khi các trường hợp sẹo lõm rất hiếm (Clark et al. 2002; Tan et al. 2004).
Một số tiến bộ đã được thực hiện để cải thiện sự an toàn và khả năng dung nạp của phương pháp điều trị PDL cho bệnh trứng cá đỏ. Đầu tiên, liều ‘subpurpuric’ (đạt được với thời lượng xung dài hơn 6 – 10 ms và mật độ năng lượng thấp hơn) được giới thiệu. Những cài đặt này gây ra ban xuất huyết ngay lập tức, thời gian ngắn do đông máu nội mạch, nhưng ban xuất huyết không kéo dài hơn vài giây, cho thấy thiếu sự vỡ thành mạch máu. Xung thường được phân phối với 50% chồng lên nhau để ngăn chặn sự xuất hiện giống như tổ ong hoặc mắt lưới. Mặc dù liều subpurpuric ít hiệu quả hơn so với thiết lập truyền thống, nhưng sự thanh thải mạch máu có thể được cải thiện với xung xếp chồng (Iyer & Fitzpatrick 2005; Rohrer et al. 2004). Khi sử dụng kỹ thuật này, ba đến bốn xung xếp chồng lên nhau được phân phối trên cùng một khu vực.
Do đó, cải thiện đáng kể các triệu chứng bệnh trứng cá đỏ và dấu hiệu đã được báo cáo sau một buổi điều trị với các thiết lập subpurpuric (Jasim et al. 2004); Tuy nhiên, trong thực tế, chúng tôi thấy rằng một cần nhiều buổi trị liệu hơn, thường từ hai đến sáu buổi cứ sau 4 – 6 tuần là cần thiết ở hầu hết bệnh nhân. Cần lưu ý rằng, để phù hợp với lý thuyết về quá trình quang nhiệt chọn lọc, thời lượng xung dài hơn cho mạch máu cần ít thời gian hơn để tản nhiệt ra các mô xung quanh và do đó loại bỏ đông máu. Do đó, triệu chứng ban đỏ của bệnh trứng cá đỏ, được cho là có liên quan đến sự hiện diện của nhiều mạch nhỏ, có thể yêu cầu thời lượng xung ngắn hơn và do đó, dẫn đến tỷ lệ mắc bệnh ban xuất huyết cao hơn (Bernstein & Kligman 2008).
Cải tiến thứ hai về PDL truyền thống là làm mát biểu bì, thường được cung cấp như phun lạnh hoặc không khí lạnh. Làm mát biểu bì có ba mục đích chính: (1) bảo vệ biểu bì, dẫn đến tỷ lệ các tác dụng phụ thấp hơn, đặc biệt là đối vối các tông màu da tối hơn; (2) phân phối an toàn mật độ năng lượng cao hơn đến các mạch mục tiêu; và (3)tác dụng gây mê trong quá trình phát xung laser. Kết quả của những cải tiến này là các biến chứng nghiêm trọng hoặc lâu dài từ điều trị PDL cho bệnh trứng cá đỏ bây giờ không phổ biến nữa. Ban đỏ và phù nhẹ đến trung bình được ghi nhận thường xuyên nhất, nhưng thường hết trong vòng vài giờ. Một gói gel mát hoặc đá đóng gói có thể được sử dụng để rút ngắn thời gian của các di chứng này. Các mảng xuất huyết có thể xảy ra ngay cả ở liều subpurpuric và bệnh nhân nên được cảnh báo trước.
Thời gian cải thiện triệu chứng và các dấu hiệu bệnh trứng cá đỏ sau điều trị PDL chưa được nghiên cứu đầy đủ và chúng có nhiều thay đổi đáng kể. Trong một nghiên cứu, ban đỏ còn lại trở nên tồi tệ đi xảy ra ở bất cứ khu vực nào từ 6 tháng đến 52 tháng sau điều trị bằng laser, tùy thuộc vào số lần điều trị ban đầu (Tan et al. 2004). Thời gian của sự cải thiện cũng phụ thuộc vào tần suất tiếp xúc với các tác nhân của bệnh trứng cá đỏ sau điều trị.
Nguồn sáng cường độ cao
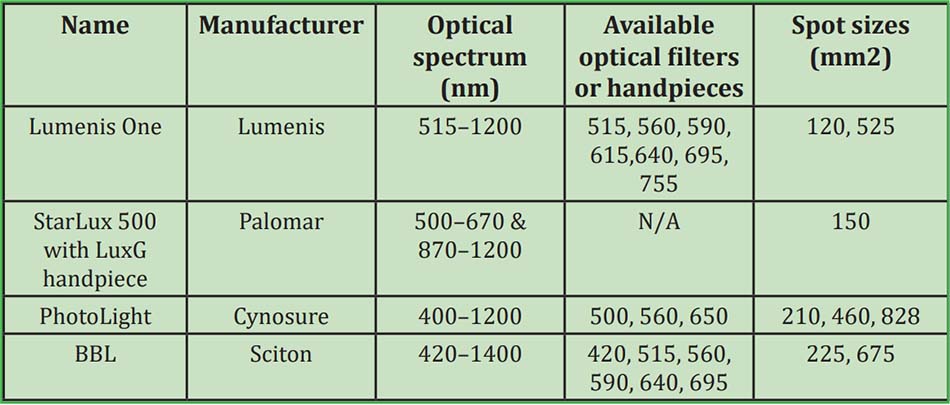
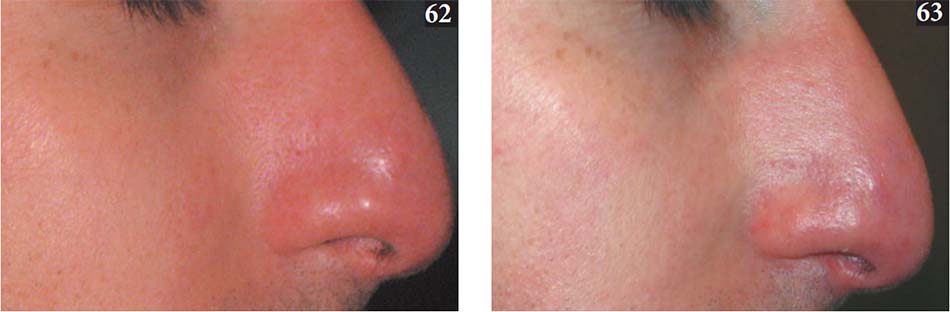
Ban đầu được giới thiệu với sự hoài nghi do bản chất đa sắc và không kết hợp của ánh sáng phát ra, nguồn IPL được cho là vô giá trong việc điều trị bệnh trứng cá đỏ (62, 63). Nguồn IPL khác nhau trong đầu ra quang phổ của chúng, nhưng thường phát ra ánh sáng trong phạm vi 400 – 1400nm (Bảng 11). Điều này cho phép thâm nhập sâu vào lớp hạ bì, do đó tác động sâu hơn mạch máu da. Ngoài ra, các hệ thống này là được trang bị với kích thước điểm lớn, cho phép bao phủ nhanh chóng và hiệu quả các khu vực điều trị rộng. Cuối cùng, hầu hết các hệ thống có tính năng làm mát tiếp xúc với đầu lạnh sapphire, bảo vệ biểu bì và gây tê.
Mặc dù mỗi đầu ra quang phổ của mỗi hệ thống riêng lẻ là độc quyền, như một quy luật chung, hầu hết năng lượng được cung cấp bởi ánh sáng có bước sóng ngắn hơn, tương đối ít đầu ra vượt quá 1000 nm. Chọn lọc mạch máu sau đó có thể đạt được với việc sử dụng các bộ lọc cắt quang có sẵn trên hầu hết trong các hệ thống hiện đại. Những bộ lọc này chặn đầu ra ánh sáng dưới một bước sóng xác định. Như vậy, một hệ thống có thể dễ dàng điều chỉnh cho các chỉ định lâm sàng và loại da khác nhau. Ngoài ra, thời gian biến xung cho phép người trị liệu điều chỉnh các cài đặt điều trị dựa trên phạm vi giãn mạch máu ở bệnh nhân.
Nhiều nghiên cứu đã ghi nhận cải thiện an toàn và hiệu quả ở ban đỏ, giãn mạch máu và đỏ bừng liên quan đến bệnh trứng cá đỏ (Angermeier 1999; Kawana et al. 2007; Mark và cộng sự. 2003; Papageorgiou et al. 2008; Schroeter et al. 2005; Taub 2003). Mặc dù so sánh trực tiếp kết quả thì khá khó khăn phần lớn là do sự khác biệt đáng kể giữa các hệ thống IPL riêng biệt, tuy nhiên, sự tương quan thiết yếu và dưỡng da ngọc trai có thể được bắt nguồn từ các nghiên cứu như vậy. Hầu hết các bệnh nhân có loại da I – III không bị sạm được xử lý an toàn bằng các bộ lọc cắt 530 hoặc 560nm. Trong thực tế, chúng tôi lưu ý tỷ lệ đáng kể của ban xuất huyết cục bộ do sử dụng bộ lọc 515nm. Bởi vì sự hấp thụ melanin giảm với tăng các bước sóng, việc sử dụng bộ lọc có bước sóng 590nm trở lên được ưa thích ở những bệnh nhân bị sạm da hoặc nhiều tổn thương sắc tố, chẳng hạn như tàn nhang hoặc nốt ruồi son xạm da. Những người có tông màu da tối hơn nên được điều trị bằng các bộ lọc có bước sóng cao hơn, chẳng hạn như 640nm trở lên. Một số hệ thống có thể được sử dụng ở chế độ bắn xung hai hoặc ba. Điều này cho phép tách một xung dài thành nhiều xung ngắn hơn với khoảng cách thời gian giữa các xung có thể điều chỉnh được.
Khoảng cách thời gian giữa các xung như vậy cho phép cung cấp năng lượng ánh sáng an toàn hơn trong trường hợp mật độ năng lượng cao hơn hoặc tông màu da tối hơn. Mật độ năng lượng không thể so sánh được trên các hệ thống IPL khác nhau; do đó, chúng tôi khuyên bạn nên đặt theo hướng dẫn sản xuất, thường có sẵn trong hình thức cài đặt trước hoặc thông qua các menu trên màn hình.
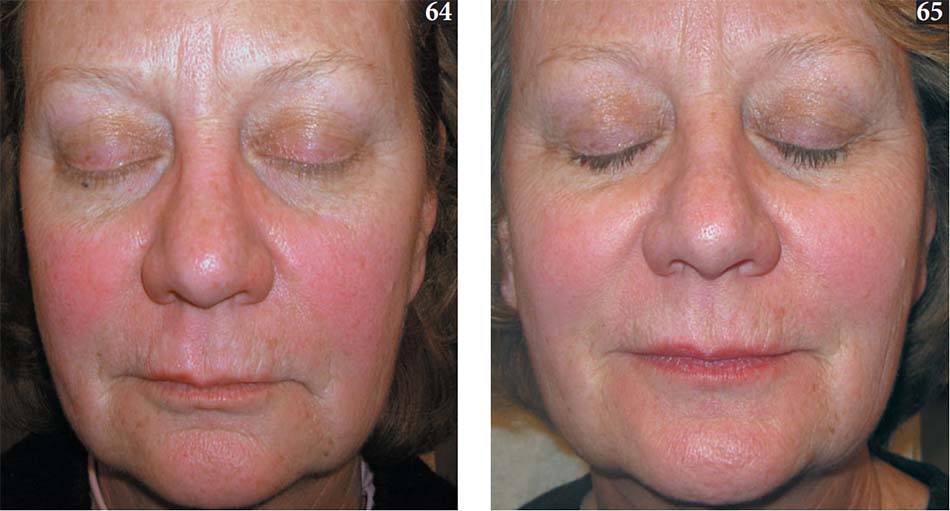
Sau một chu trình điều trị, thường là hai đến năm buổi mỗi 4 – 6 tuần, một sự cải thiện 20 – 83% đối với ban đỏ của bệnh trứng cá đỏ và 30 – 78% đối với chứng giãn mao mạch (Mark et al. 2003; Papageorgiou et al. 2008; Schroeter et al. 2005; Taub 2003) (64, 65). Tỷ lệ đỏ bừng và tổn thương viêm cũng đã được ghi nhận là giảm (Taub 2003). Hơn nữa, các nghiên cứu về lưu lượng máu qua da và đánh giá màu sắc khách quan đã chứng thực sự cải thiện lâm sàng cho các triệu chứng và dấu hiệu của bệnh trứng cá đỏ (Kawana et al. 2007; Mark và cộng sự. 2003).
Thời gian của những tác dụng này đã được đánh giá trong một số nghiên cứu và được báo cáo là ít nhất 6 tháng, đến hơn 3 năm, tùy thuộc vào nghiên cứu (Papageorgiou et al. 2008; Schroeter et al. 2005). Như các cuộc thảo luận ở trên về PDL, chúng tôi tin rằng độ lâu của sự cải thiện với phạm vị rộng, phụ thuộc vào sự tiếp xúc liên tục của cá nhân với các tác nhân gây bệnh trứng cá đỏ.
Các tác dụng phụ liên quan đến việc sử dụng các hệ thống IPL trong điều trị bệnh trứng cá đỏ thường nhẹ và ngắn. Ban đỏ và phù nhẹ là phổ biến và có thể kéo dài trong 2 – 3 ngày. Ban xuất huyết có thể xảy ra, nhưng phổ biến hơn với các bộ lọc cắt bước sóng thấp hơn. Những dấu vết hình chữ nhật tương ứng với đầu IPL có thể trở nên rõ ràng ở những người bị cháy nắng, da bị sạm nghiêm trọng, hoặc những người có làn da sẫm màu. Cần phải thực hiện thận trọng và các bộ lọc cắt cao hơn, chế độ đa xung và tần số thấp hơn được gợi ý cho những bệnh nhân này. Mụn nước không phổ biến và đôi khi có thể là do lựa chọn cài đặt tối ưu. Chúng thường tự khỏi mà không để lại di chứng vĩnh viễn và hiếm khi thay đổi kết cấu (Schroeter et al. 2005; Sperber et al. 2005). Cuối cùng, vì melanin nang hoạt động như một nhóm mang màu cạnh tranh, điều trị da nhiều lông, như vùng râu ở nam giới, có thể dẫn đến mất lông tạm thời. Tác dụng không mong muốn này là do mức độ phù hợp đặc biệt trong quá trình điều trị với thiết bị IPL, bởi hầu hết các hệ thống có kích thước điểm lớn.
LASER KTP VÀ ND: YAG
Trong khi những laser này đại diện cho phương thức điều trị được thiết lập tốt cho các tổn thương mạch máu như giãn mao mạch mặt và tĩnh mạch chân, tương đối ít tài liệu đã được xuất bản về việc sử dụng các laser cụ thể cho bệnh trứng cá đỏ.
Cốt lõi của cả hai loại laser này là Tinh thể Nd: YAG phát ra ánh sáng có bước sóng 1064nm (Bảng 12). Trong laser KTP, tinh thể kali Titanyl phốt phát sau đó được sửdụng để tăng gấp đôi tần số của ánh sáng, do đó giảm một nửa bước sóng của nó xuống còn 532nm. Các ánh sáng xanh được tạo ra bởi laser KTP rất gần đỉnh hấp thụ oxyhemoglobin 542nm và do đó, được hấp thụ tốt. Ngược lại, ánh sáng hồng ngoại phát ra từ laser Nd: YAG nằm trong khoảng hấp thụ oxyhemoglobin rộng nhưng tương đối thấp. Điều này dẫn đến sự hấp thụ thấp hơn đáng kể, đòi hỏi mật độ năng lượng cao hơn để đạt được hiệu quả lâm sàng đáng kể. Mặt khác, bước sóng dài hơn kết hợp với độ sâu thâm nhập ánh sáng lớn hơn nhiều vào lớp hạ bì, cho phép sự thanh thải của các mạch sâu hơn được cải thiện. Cả hai hệ thống đều có thể phát ra các xung dài của ánh sáng laser, dẫn đến sự nóng lên dần dần của các mạch máu mà không vỡ thành mạch và ban xuất huyết sau đó.
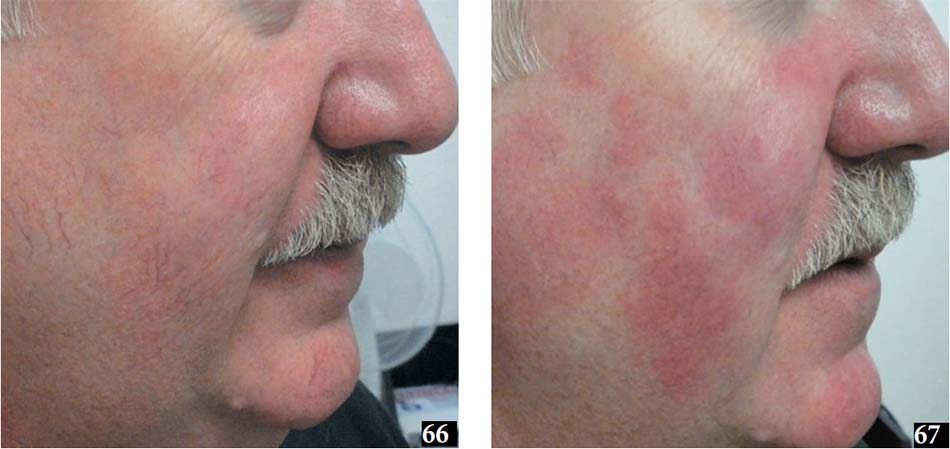
Giãn mao mạch mặt được cải thiện rất tốt hoặc tuyệt vời sau khi điều trị bằng laser KTP đã được ghi nhận trong một số nghiên cứu, với tỷ lệ thanh thải cao tới 94%được báo cáo sau một lần điều trị (Cassuto và cộng sự 2000; Clark và cộng sự 2004). Tuy nhiên, theo kinh nghiệm của chúng tôi, nên thực hiện một vài buổi điều trị (hai đến năm buổi) cứ sau 3 – 4 tuần là cần thiết để có kết quả tốt nhất (66, 67). Ngược lại, giãn mao mạch quanh nách thường kháng điều trị hơn. Như vậy, sau một buổi laser KTP, 53% giãn mao mạch quanh nách cho thấy cải thiện xuất sắc (Goodman et al. 2002).
Trong một nghiên cứu so sánh, laser KTP có hiệu quả hơn trong việc loại bỏ giãn mao mạch và ban đỏ lan tỏa so với PDL 595nm được sử dụng ở liều subpurpuric. Sau ba buổi điều trị, tỷ lệ thanh thải là 85% đối với laser KTP và 75% đối với PDL (Uebelhoer et al. 2007). Thật không may, ban đỏ và giãn mao mạch không được đánh giá riêng trong nghiên cứu đó.
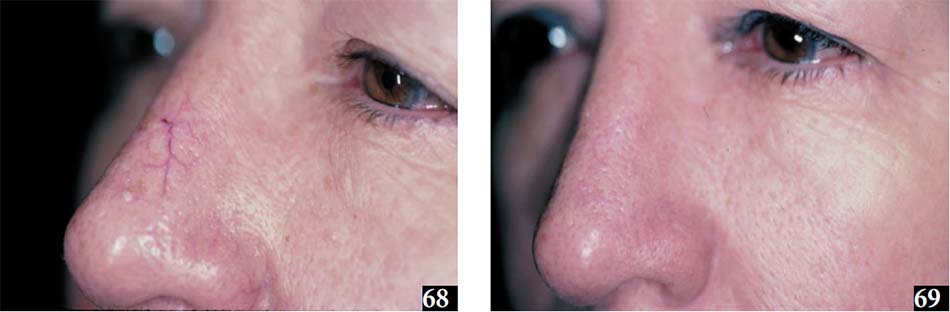
Mặt khác, một PDL có thể có hiệu quả hơn một chút sơ với laser KTP trong việc cải thiện giãn mao mạch trên khuôn mặt khi sử dụng cài đặt purpurogenic (West & Alster 1998).Như đã đề cập ở trên, ánh sáng phát ra từ laser Nd: YAG 1064nm thâm nhập sâu hơn vào lớp hạ bì, do đó đến mạch máu sâu hơn. Hơn nữa, vì sự hấp thụ melanin thấp ở phần cận hồng ngoại của quang phổ, tia laser này cũng an toàn hơn cho bệnh nhân có da tối màu. Mặt khác, vì hấp thụ ánh sáng bằng nước cao hơn, phương pháp điều trị sử dụng bước sóng này thường đau hơn so với PDL và laser KTP. Trong khi hiệu quả của laser Nd: YAG trong điều trị tĩnh mạch chân đã được ghi chép nhiều, báo cáo được công bố về việc sử dụng laser này cho giãn mao mạch trên khuôn mặt thì rất ít. Một nghiên cứu về giãm mao mạch mặt và tĩnh mạch võng mạc được điều trị bằng laser Nd: YAG 1064nm cải thiện hơn 75% ở hầu hết các bệnh nhân sau một buổi duy nhất (Eremia & Li 2002) (68, 69).
Các nghiên cứu tiến cứu bổ sung là cần thiết để chứng thực những phát hiện này, và để chứng minh tiện ích của các hệ thống này trong điều trị bệnh trứng cá đỏ. Khi mạch máu bị giãn được điều trị bằng laser KTP hoặc laser Nd: YAG, các xung được phân phối không chồng chéo với điểm cuối lâm sàng được chiếu sáng ngay lập tức hoặc làm trắng mạch mục tiêu. Xung nên tránh xếp chồng để tránh quá nóng và thiệt hại ngoài dự kiến, biểu hiện là quá trình đổi màu trắng – xám của lớp biểu bì xếp chồng. Trong trường hợp này, phồng rộp và tróc vảy sau đó có khả năng xảy ra, nhưng thường hết sau khi chăm sóc vết thương cục bộ trong 5 – 7 ngày mà không để lại di chứng lâu dài. Tác dụng phụ khác là ban đỏ và phù kéo dài 1 – 2 ngày, có thể rõ rệt hơn so với PDL (Clark et al. 2004; Uebelhoer et al. 2007). Mặt khác, sẹo lõm tương đối hiếm với các laser này; Tuy nhiên, sẹo thường xuyên hơn với ánh sáng thâm nhập phát ra từ laser Nd: YAG 1064nm so với các laser đặc hiệu mạch máu khác.
Các chỉ dẫn trong điều trị mụn trứng cá đỏ bằng ánh sáng
Liệu pháp quang động (PDT)là một phương thức trị liệu được chấp thuận tại Hoa Kỳ để điều trị bệnh dày sừng quang hóa, nhưng cũng được sử dụng ngoài hướng dẫn cho các chỉ định khác nhau, bao gồm cả mụn trứng cá và trẻ hóa da. Thủ tục này được trình bày chi tiết trong Chương 2 của cuốn sách này. Gần đây, PDT sử dụng 5-aminolevulinic axit (ALA) hoặc methyl aminolevuline (MAL) đã được sử dụng để điều trị các trường hợp dai dẳng của bệnh trứng cá đỏ dạng mụn mủ.
Cải thiện lâu dài đã được ghi nhận trong một số báo cáo và nghiên cứu nhỏ sau một đến bốn buổi điều trị (Bryld & Jemec 2007; Katz & Patel 2006; Nybaek & Jemec 2005), mặc dù một nghiên cứu nhỏ đã thất bại để chỉ ra sự cải thiện đáng kể trong bệnh trứng cá đỏ (Togsverd-Bo et al. 2009). Do đó, một tương lai đầy tiềm năng lựa chọn điều trị, sử dụng PDT trong điều trị viêm trứng cá đỏ cần được đánh giá trong các nghiên cứu ngẫu nhiên lớn.
Tham khảo thêm: