Bài viết CASE LÂM SÀNG TĂNG HUYẾT ÁP GIẢ KHÁNG TRỊ được biên dịch bởi Ths.Bs. Phạm Hoàng Thiên từ sách “Tăng huyết áp kháng trị”
1. Case lâm sàng
Một BN nữ da trắng 28 tuổi, kỹ thuật viên phòng xét nghiệm, đã đến echolab của Phòng khám chuyên khoa Tăng huyết áp với chỉ định siêu âm tim và siêu âm động mạch cảnh để đánh giá tổn thương cơ quan tiền lâm sàng do tăng huyết áp.
Cô đang dùng levothyroxin vì bệnh suy giáp nguyên phát do viêm tuyến giáp Hashimoto.
Cô đã được bác sĩ nội tiết của mình đến khám khoảng 2 tháng trước vì đau đầu nhẹ và tăng huyết áp khởi phát trong 5 ngày gần đây. Tại thời điểm đến khám lần đầu tiên tại phòng khám nội tiết, giá trị huyết áp (HA) là 210/120 mmHg (tư thế ngồi, sau 3 phút nghỉ ngơi). Amlodipine 10 mg đã được kê cho bệnh nhân; tự đo huyết áp cũng đã được đề xuất, cùng với việc theo dõi nghiêm ngặt tại phòng khám.
Sau 10 ngày, giá trị HA không thay đổi và viên kết hợp liều cố định enalapril/hydrochlorothiazide 20/12,5 mg đã được thêm vào (sau đó liều được tăng lên 20/12,5 X 2).
Sau 2 tuần khác, giá trị HA không thay đổi. Chuyên gia đã lên kế hoạch kiểm tra toàn bộ nguyên nhân tăng huyết áp thứ phát. Kết quả siêu âm thận với Doppler cho thấy động mạch thận bình thường. Thuốc ức chế men chuyển và thuốc lợi tiểu đã bị dừng lại, do hiệu quả không rõ ràng và do sự gây nhiễu có thể xảy ra với nồng độ aldosterone và renin.
1.1.Tiền sử gia đình
Mẹ cô 58 tuổi, có sức khỏe tốt. Cha cô bị tăng cholesterol máu. Cô ấy độc thân, sống một mình.
1.2.Tiền sử bản thân
Cô ấy không uống rượu và hoạt động thể chất. Cô hút khoảng mười điếu thuốc mỗi ngày.
Không có yếu tố nguy cơ tim mạch nào khác, cũng như tình trạng lâm sàng liên quan hoặc không liên quan đến tim mạch.
1.3.Thăm khám lâm sàng
• Cân nặng: 46 kg
• Chiều cao: 158 cm
• BMI: 18.4 kg/m2
• Hô hấp: 11 lần/phút
• Tim: bình thường
• Mạch khi nghỉ: nhịp đều 72 lần/phút
• Động mạch cảnh: không âm thổi
• Động mạch đùi và bàn chân: sờ được
• Phổi trong
• Không phù chi
• Các thăm khám khác bình thường
1.4.Xét nghiệm
• Haemoglobin: 12.3 g/dL
• Haematocrit: 38%
• Fasting plasma glucose: 82 mg/dL
• Fasting lipids: total cholesterol 176 mg/dL; HDL 58 mg/dL; triglycerides 115 mg/dL (LDL, Friedewald formula: 95 mg/ dL)
• Điện giải: Na 143 mEq/L; K 3.3 mEq/L
(giới hạn bình thường của phòng XN: 3.3-4.7)
• Uric acid: 3.9 mg/dL
• Chức năng thận: creatinine 0.6 mg/dL;
eGFR (EPI formula): 125 mL/phút/1.73 m2
• Phân tích nước tiểu (dipstick): bình thường
• Tỷ albumin/creatinine niệu 16 mg/g
• Chức năng gan bình thường
• TSH bình thường
1.6.Dữ liệu HA
Khi đến echolab của phòng khám tăng huyết áp, cô đã bắt đầu đo các giá trị huyết áp tại nhà mỗi ngày, vào buổi sáng trước khi ăn sáng và buổi tối trước khi ăn tối; cô đã được hướng dẫn ghi lại giá trị trung bình của 2-3 lần đo.
• HA tại nhà (trung bình) 150/100 mmHg.
• HA tư thế ngồi tại phòng khám: 155/110 mmHg (tay phải); 152/110 mmHg (tay trái).
• HA tư thế đứng: 148/112 mmHg sau 1 phút.
Dữ liệu theo dõi huyết áp lưu động cho thấy sự gia tăng ổn định các giá trị HA trong 24 giờ, với các giá trị phần lớn vượt quá ngưỡng đề xuất trong cả ban ngày và ban đêm.
• HA 24-h: 155/111 mmHg; nhịp tim: 71 lần/phút
• Daytime BP: 160/116 mmHg; nhịp tim: 74 lần/phút
• Night-time BP: 143/100 mmHg; nhịp tim: 67 lần/phút
Nhìn chung, kết quả của ABPM (theo dõi HA lưu động) cho thấy sự gia tăng nghiêm trọng của các giá trị HA. Việc giảm HA trong thời gian ban đêm là borderline – đường biên giới (HA tâm thu ngày/đêm giảm 10,5%).
Dữ liệu HA lưu động 24h được minh họa trong hình Fig. 2.1.

1.7.ECG 12 chuyển đạo
ECG bình thường (nhịp xoang; Cornell voltage <3.5 mV, Cornell product <244 mV ms, r aVL <1.1 mV).
Tái cực bình thường.
1.8.Soi đáy mắt
Khám nhãn khoa để đánh giá các thay đổi võng mạc tăng huyết áp đã được thực hiện khẩn cấp. Kết quả bình thường.
1.9.Điều trị hiện tại
Amlodipine 10 mg một lần/ngày (h 8:00).
1.10.Chẩn đoán
Bệnh nhân được chẩn đoán tạm thời là:
– THA nặng (độ 3) mới khởi phát (nghi ngờ tăng huyết áp thứ phát, đang được kiểm tra).
– Suy giáp nguyên phát do viêm tuyến giáp Hashimoto.
1.11.Siêu âm tim
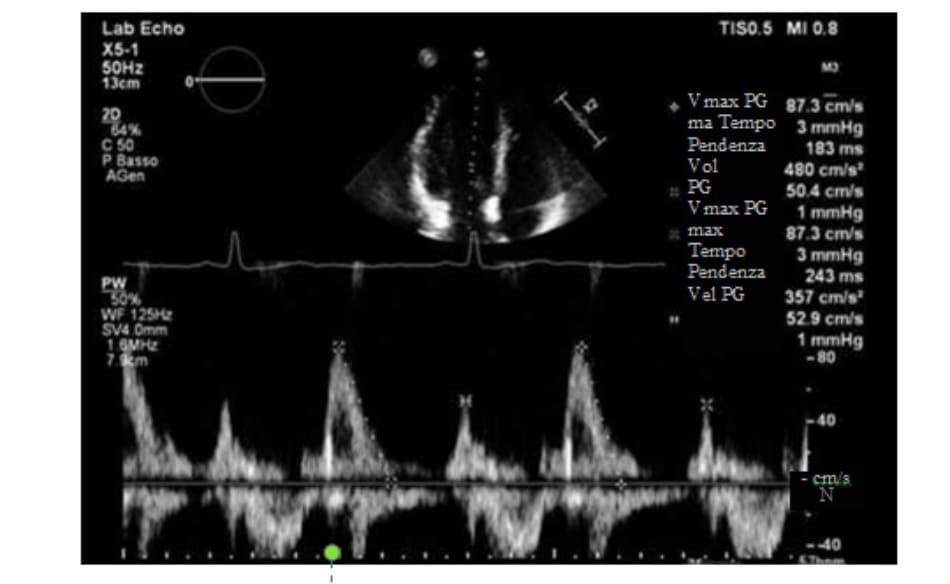
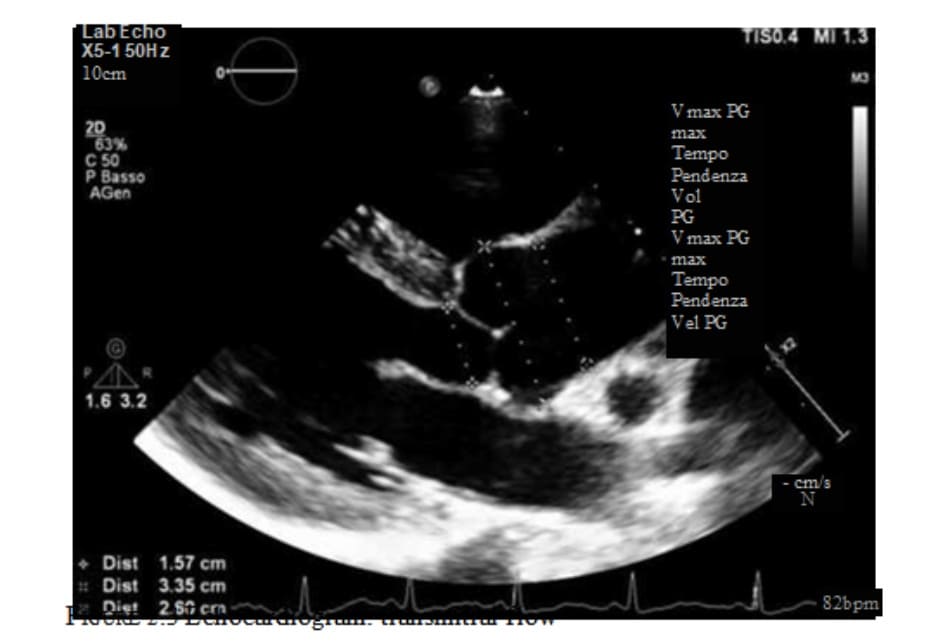
Siêu âm tim cho thấy kích thước bên trong tâm thất trái (LV) bình thường (đường kính cuối tâm trương 4,7 cm), hình thái (geometr) và chỉ số khối cơ thất trái bình thường (độ dày vách liên thất 0,94 cm, thành sau 0,75 cm, chỉ số khối cơ LV 116 g, chỉ số LVMI 83 g/m2 và 34 g/m2.7; độ dày thành tương đối 0,34) (Fig. 2.2). Chức năng nội mạc, giữa thành và trục dọc (endocardial, midwall and longitudinal systolic function) bảo tồn. Phân suất tống máu thất trái là 55%. Việc đánh giá các chỉ số Doppler của chức năng tâm trương với cả Doppler thông thường và Doppler mô cho thấy mô hình bình thường (tỷ E/A 1.6, E dec t 210 ms, thời gian thư giãn đồng thể tích 88 ms), không có dấu hiệu tăng áp lực đổ đầy LV (E/Em 7.4) (Fig. 2.3). Kích thước nhĩ trái: kích thước thẳng (cạnh ức) 3 cm, thể tích 27 ml/m2.
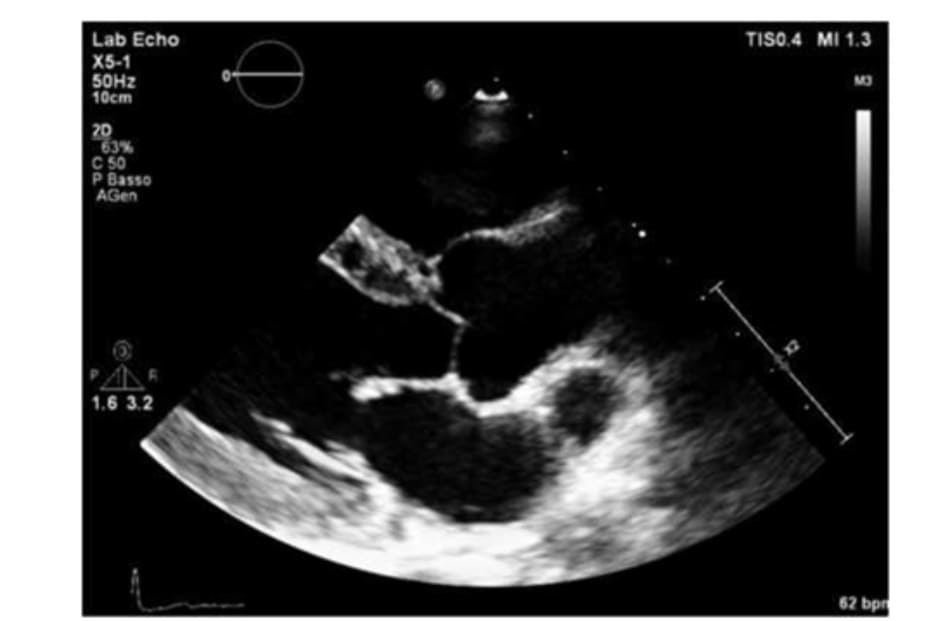
– Động mạch chủ: kích thước bình thường (Fig. 2.4).
– Trào ngược van 2 lá và 3 lá nhẹ (+). Áp lực động mạch phổi 24 mmHg.
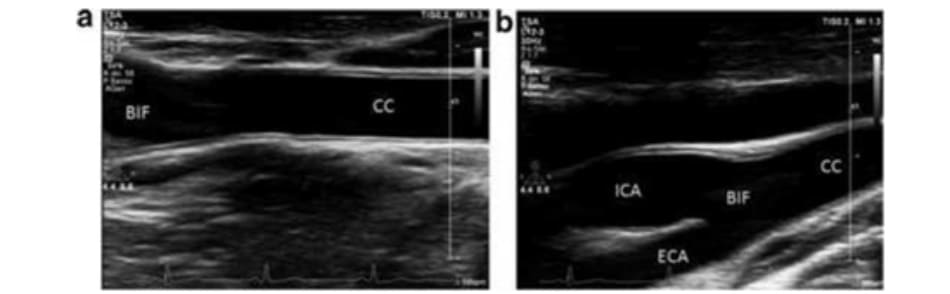
1.12.Siêu âm động mạch cảnh
Độ dày lớp nội – trung mạc bình thường ở động mạch cảnh chung, chỗ phân nhánh và động mạch cảnh trong cả hai bên. Động mạch đốt sống: dòng chảy bình thường (Fig. 2.5).
Nguy cơ tim mạch toàn thể của bệnh nhân này là gì?
Câu trả lời có thể là:
1. Thấp
2. Trung bình
3. Cao
4. Rất cao
Nguy cơ tim mạch theo ESH/ESC 2013 là cao; trong trường hợp này, mức độ nguy cơ được điều khiển bởi mức HA rất cao chứ không phải bởi các yếu tố nguy cơ khác hay tổn thương cơ quan và bệnh đi kèm.
Trong bệnh sử lâm sàng sơ bộ tại echolab của phòng khám tăng huyết áp, bệnh nhân đã cho thấy các kết quả đầu tiên của các xét nghiệm nội tiết do bác sĩ nội tiết chỉ định (mẫu XN được lấy sau khi loại bỏ ảnh hưởng của thuốc ACEi + lợi tiểu):
Plasma aldosterone (orthostatism): <37 pg/ml
Plasma renin (orthostatism): <5 ụUI/ml
Cortisol niệu (24 h): 20 mcg
Metanephrines niệu: ongoing
Trong bệnh sử lâm sàng sơ bộ tại echolab của phòng khám tăng huyết áp, bác sĩ đã hỏi về việc sử dụng thuốc bất hợp pháp, các chất khác và đặc biệt là cam thảo hoặc thuốc xịt mũi.
Bệnh nhân thừa nhận đã bắt đầu ăn kẹo cam thảo hàng ngày khoảng 1 tháng trước.
1.13.Điều trị đánh giá
✓ Tiếp tục điều trị với amlodipine.
✓ Doxazosin 1 mg được chỉ định; sau đó bệnh nhân được chỉ định nâng lên 2 mg lúc 20 giờ với đo HA thường xuyên.
✓ Bệnh nhân được yêu cầu ngừng dùng kẹo cam thảo (lời khuyên về tác hại có thể xảy ra và mức độ tăng HA nghiêm trọng có thể xảy ra liên quan đến việc dùng một lượng lớn cam thảo đã được đưa ra).
✓ Đo HA tối thiểu 3 lần một ngày
✓ Bệnh nhân đã được gửi trở lại phòng khám bác sĩ nội tiết để điều chỉnh liệu pháp hạ huyết áp (nghĩa là giảm/rút trong trường hợp HA giảm, tăng liều nếu kiểm soát HA không đủ)
2. Theo dõi: Tái khám lần 1 tại phòng khám Nội tiết (1 ngày sau khi siêu âm tim và sau khi bắt đầu dùng Doxazosin)
Đau đầu đã biến mất.
Cô đã đo huyết áp vào tối hôm trước (150/100 mmHg) và cùng buổi sáng của ngày tái khám (140/90 mmHg).
Không có phản ứng bất lợi hoặc tác dụng phụ liên quan đến thuốc.
2.1.Thăm khám lâm sàng
• Mạch khi nghỉ: nhịp đều 76 lần/phút
• Các thông số lâm sàng khác không thay đổi
2.2.Điều trị hiện tại
✓ Amlodipine 10 mg một lần/ngày vào buổi sáng
✓ Doxazosin 2 mg vào buổi tối trước khi tái khám
2.3.Điều trị đánh giá
✓ Điều trị bằng thuốc chẹn kênh canxi được duy trì; giảm một nửa liều amlodipine nếu HA < 140/90 mmHg, dự đoán có thể giảm HA khi ngừng sử dụng cam thảo..
✓ Doxazosin 2 mg được duy trì, cho đến khi có kết quả metanephrin.
2.4.Y lệnh
✓ Đo HA tối thiểu 3 lần một ngày. Theo dõi trong những ngày tiếp theo tại phòng khám bác sĩ đa khoa.
3. Theo dõi: tái khám lần 2 (4 ngày sau khi siêu âm tim)
Bệnh nhân được giảm amlodipine xuống còn 5 mg vào buổi sáng và doxazosin xuống còn 1 mg vào buổi tối.
3.1.Thăm khám lâm sàng
• Mạch khi nghỉ: nhịp đều 76 lần/phút
• Các thông số lâm sàng khác không thay đổi
3.2.Dữ liệu HA
• HA tại nhà (trung bình): 95/60 mmHg
• HA tư thế ngồi tại phòng khám: 90/60 mmHg (trung bình của 3 lần đo ở tư thế ngồi)
• HA tư thế đứng: 86/66 mmHg, nhịp tim 100 lần/phút
3.3.Điều trị hiện tại
• Amlodipine 5 mg
• Doxazosin 1 mg
3.4.Điều trị đánh giá
✓ Điều trị hiện tại được ngừng lại.
✓ Phòng xét nghiệm đã liên lạc được: kết quả sơ bộ về liều lượng metanephrin như sau:
Adrenaline: <0.03 mg/24 h.
Noradrenaline: 0.048 mg/24 h.
Dopamine: 0.144 mg/24 h. Metanephrine: 0.102 mg/24 h.
Normetanephrine: 0.291 mg/24 h. 3-Methoxytyramine: 0.091 mg/24 h.
Do đó, u tủy thượng thận đã bị loại trừ (như mong đợi).
3.5.Chẩn đoán
Chẩn đoán:
– THA nặng (độ 3), thoáng qua, đề kháng điều trị, thứ phát do tiêu thụ cam thảo với liều lượng lớn
– Suy giáp nguyên phát do viêm tuyến giáp Hashimoto
3.6.Y lệnh
✓ Bệnh nhân được hướng dẫn để tránh dùng cam thảo.
✓ Đo HA tại nhà trong những tuần tiếp theo được khuyến cáo.
✓ Theo dõi tại phòng khám bác sĩ đa khoa.
4. Theo dõi: tái khám lần 3 sau 1 tháng
Bệnh nhân đang trong tình trạng lâm sàng tốt.
Cô ấy đang duy trì một lối sống lành mạnh, không ăn kẹo cam thảo, nhưng cô ấy vẫn hút mười điếu thuốc mỗi ngày.
• Cân nặng: 46.5 kg
• Chiều cao: 158 cm
• BMI: 18.6 kg/m2
• Hô hấp: 10 lần/phút
• Tim: bình thường
• Mạch khi nghỉ: nhịp đều 80 lần/phút
• Động mạch cảnh: không âm thổi
• Động mạch đùi và bàn chân: sờ được
• Phổi trong
• Không phù chi
• Các thăm khám còn lại bình thường.
4.1.Dữ liệu HA
• HA tại nhà (trung bình): 90/68 mmHg
• HA tư thế ngồi: 94/72 mmHg
• HA tư thế đứng: 92/78 mmHg
4.2.ECG 12 chuyển đạo
Không được đo (không có chỉ định thích hợp).
4.3.Điều trị hiện tại
• Không
4.4.Điều trị đánh giá
✓ Không
4.5.Y lệnh
✓ Cai thuốc lá
✓ Hoạt động thể chất thường xuyên
✓ Chế độ ăn lành mạnh
4.6.Chẩn đoán
Chẩn đoán cuối cùng:
– THA nặng ( độ 3) thoáng qua, đề kháng điều trị, thứ phát do tiêu thụ một lượng lớn cam thảo.
– Giải quyết hoàn toàn tình trạng tăng huyết áp sau khi ngừng cam thảo
– Suy giáp nguyên phát do viêm tuyến giáp Hashimoto
5. Thảo luận
Tăng huyết áp kháng trị không phải là hiếm, với tỷ lệ lưu hành được báo cáo là từ 5 đến 30% tùy theo dân số được kiểm tra (10% có lẽ là ước tính phù hợp nhất) [1, 2]. Tuy nhiên, trong hầu hết các trường hợp, một cách tiếp cận phù hợp có thể tiết lộ các yếu tố có thể đảo ngược chịu trách nhiệm cho tình trạng kiểm soát HA kém. Ở những bệnh nhân được cho là tăng huyết áp kháng trị, công việc chẩn đoán nên bao gồm đánh giá các dạng tăng huyết áp thứ phát có thể. Cần chú ý đặc biệt đến tác dụng có thể có của một số nhóm tác nhân dược lý đối với HA, vì chúng có thể đóng góp đáng kể vào khả năng kháng thuốc ở những bệnh nhân này [1, 2].
Trong trường hợp lâm sàng này, một bệnh nhân trẻ đã bị tăng huyết áp trong một cửa sổ thời gian ngắn. Điều này làm tăng nghi ngờ mạnh mẽ của tăng huyết áp thứ phát. Tuy nhiên, trong trường hợp này, các bác sĩ cũng nên xem xét các giải thích khác, chẳng hạn như khả năng tăng HA có thể do thuốc hoặc các chất ngoại sinh gây ra [1]. Các bác sĩ nội tiết tham gia trong việc kiểm tra ban đầu đã không chú ý đầy đủ đến khía cạnh này. Bệnh nhân thường bỏ qua tác dụng có thể của các chất hoặc thuốc đối với các giá trị HA và do đó nên được hỏi cụ thể về việc uống thuốc, cam thảo và thuốc xịt mũi [ 1-6]. Do giá trị HA tăng đột ngột và nghiêm trọng, bác sĩ nội tiết tham dự cũng yêu cầu chỉ định metanephrines niệu – được coi là xét nghiệm ban đầu tốt nhất khi nghi ngờ pheochromocytoma, do độ nhạy rất cao (> 97 %) [7].
Trong trường hợp được trình bày ở đây, ăn một lượng lớn cam thảo (Fig. 2.6) dẫn đến tăng huyết áp nặng kháng trị. Vào thời cổ đại, người Ai Cập, Babylon, Hy Lạp, La Mã, Bà la môn Ấn Độ và Trung Quốc đã sử dụng cam thảo cho mục đích y tế (Hippocrates sử dụng cam thảo để chữa lành vết thương và đau họng) cũng như hương vị dễ chịu của nó. Nó có nguồn gốc từ rễ của Glycyrrhiza, một chi có khoảng 18 loài trong họ đậu Fabaceae (Fig. 2.7). Glycyrrhetinic acid inhibits, cả cạnh tranh và bằng cách giảm biểu hiện gen, 11-beta-HSD2, cùng loại enzyme bị thiếu ở bệnh nhân mắc hội chứng dư thừa mineralocorticoid (AME), một dạng di truyền hiếm gặp của tăng huyết áp nặng [4, 5]. Do đó, bối cảnh lâm sàng có thể giống với AME: bao gồm tăng huyết áp, yếu cơ, hạ kali máu, nồng độ renin hoạt hóa và nồng độ aldosterone trong huyết tương thấp hoặc một số kết hợp ở trên. Các dấu hiệu và triệu chứng tương tự cũng có thể được gây ra bởi các hợp chất giống cam thảo như carbenoxolone.


Bối cảnh lâm sàng có thể thay đổi đáng kể, không những tùy thuộc vào nồng độ axit glycyrrhetinic, mà còn bởi đặc điểm cá nhân của bệnh nhân. Một số kết quả dường như cũng chỉ ra vai trò của khuynh hướng di truyền đối với tăng HA trong quá trình tiếp xúc với cam thảo. Mức độ tăng HA có thể khác nhau giữa các mức tăng nhẹ đến tăng nặng của các giá trị HA và đôi khi là các trường hợp tăng huyết áp cấp cứu [6].
Ở bệnh nhân này, việc không có tổn thương cơ quan tim, mạch máu và thận hỗ trợ thời gian tăng HA tương đối ngắn. Các cơ chế làm tăng giá trị HA trở nên rõ ràng sau cuộc phỏng vấn với bệnh nhân tại echolab, nhưng cũng được xác nhận gián tiếp bằng cách tìm thấy mức renin và aldosterone đặc biệt thấp.
Việc chuẩn hóa tiếp theo của các giá trị HA tiếp tục khẳng định căn nguyên của tăng HA.
Take-Home Messages
• Ở những bệnh nhân được cho là tăng huyết áp kháng trị, phải luôn thực hiện kiểm tra ban đầu chính xác.
• Cần chú ý đặc biệt đến tác dụng có thể có của thuốc và/hoặc các chất ngoại sinh đối với HA, vì chúng có thể đóng góp đáng kể vào khả năng kháng thuốc ở những bệnh nhân này.
• Ăn phải một lượng lớn cam thảo dẫn đến tăng huyết áp nặng kháng trị.
• Trong những trường hợp này, hình ảnh lâm sàng có thể giống với AME, bao gồm tăng huyết áp, yếu cơ, hạ kali máu, nồng độ renin hoạt hóa và nồng độ aldosterone trong huyết tương thấp.
• Ngừng tiêu thụ cam thảo dẫn đến bình thường hóa HA.
6.References
1. Calhoun DA, Jones D, Textor S, Goff DC, Murphy TP, Toto RD, et al. Resistant hypertension: diagnosis, evaluation, and treat-ment. A scientific statement from the American Heart Association Professional Education Committee of the Council for High Blood Pressure Research. Circulation. 2008;117:e510-26.
2. Mancia G, Fagard R, Narkiewicz K, Redon J, Zanchetti A, Bohm M, et al. 2013 ESH/ESC Guidelines for the management of arte-rial hypertension: the Task Force for the management of arterial hypertension of the European Society of Hypertension (ESH) and of the European Society of Cardiology (ESC). J Hypertens. 2013;31(7):1281-357.
3. Farese Jr RV, Biglieri EG, Shackleton CH, et al. Licorice induced hypermineralocorticoidism. N Engl J Med. 1991;325(17):1223-7.
4. Walker BR, Edwards CR. Licorice-induced hypertension and syndromes of apparent mineralocorticoid excess. Endocrinol Metab Clin North Am. 1994;23(2):359-77.
5. Miettinen HE, Piippo K, Hannila-Handelberg T, Paukku K, Hiltunen TP, Gautschi I, Schild L, Kontula K. Licorice-induced hypertension and common variants of genes regulating renal sodium reabsorption. Ann Med. 2010;42(6):465-74. doi:10.3109/0 7853890.2010.499133.
6. Schroder T, Hubold C, Muck P, Lehnert H, Haas CS. A hyperten-sive emergency with acute visual impairment due to excessive liquorice consumption. Neth J Med. 2015;73(2):82-5.
7. Lenders J, Duh Q, Eisenhofer G, Gimenez-Roqueplo A, Grebe S, Murad M, Naruse M, Pacak K, Young W. Pheochromocytoma and paraganglioma: an endocrine society clinical practice guideline. J Clin Endocrinol Metab. 2014;99:1915-42.





