Bài viết Các biến chứng tim mạch của COVID-19 được dịch bởi Bác sĩ Đặng Thanh Tuấn từ bài viết gốc: Cardiovascular complications in COVID-19
1. Tóm tắt
Bối cảnh
Bệnh coronavirus năm 2019 (COVID-19) do coronavirus 2 (SARS-CoV-2) gây ra hội chứng hô hấp cấp tính nghiêm trọng. Trong khi viêm toàn thân và các biến chứng phổi có thể dẫn đến bệnh tật và tử vong đáng kể, các biến chứng tim mạch cũng có thể xảy ra.
Mục tiêu
Báo cáo ngắn gọn này đánh giá các biến chứng tim mạch trong trường hợp nhiễm COVID-19.
Thảo luận
Đại dịch COVID-19 hiện tại đã khiến hơn một triệu người bị nhiễm bệnh trên toàn thế giới và hàng nghìn người tử vong. Virus liên kết và xâm nhập thông qua enzym chuyển đổi angiotensin 2 (ACE2). COVID-19 có thể gây ra viêm nhiễm toàn thân, rối loạn chức năng đa cơ quan và gây bệnh nguy kịch. Hệ thống tim mạch cũng bị ảnh hưởng, với các biến chứng bao gồm tổn thương cơ tim, viêm cơ tim, nhồi máu cơ tim cấp, suy tim, rối loạn nhịp tim và các biến cố huyết khối tĩnh mạch. Các liệu pháp hiện tại cho COVID-19 có thể tương tác với các thuốc tim mạch.
Kết luận
Các bác sĩ cấp cứu cần lưu ý những biến chứng tim mạch này khi đánh giá và xử trí bệnh nhân COVID-19.
2. Giới thiệu
Bệnh coronavirus năm 2019 (COVID-19) do coronavirus 2 (SARS-CoV-2) gây ra hội chứng hô hấp cấp tính nghiêm trọng lần đầu tiên xuất hiện ở Vũ Hán, Trung Quốc . Nó chính thức được Tổ chức Y tế Thế giới tuyên bố là đại dịch vào tháng 3 năm 2020. Tính đến ngày 11 tháng 4 năm 2020, đại dịch COVID-19 đã dẫn đến hơn 490.000 trường hợp mắc và 18.500 trường hợp tử vong ở Hoa Kỳ, với tất cả 50 tiểu bang bị ảnh hưởng. Trên một triệu người hiện đang bị nhiễm bệnh trên toàn thế giới. Mặc dù phần lớn tập trung vào các biến chứng phổi, điều quan trọng là các bác sĩ lâm sàng cấp cứu phải nhận thức được các biến chứng tim mạch, có thể góp phần đáng kể vào tỷ lệ tử vong liên quan đến bệnh này. Báo cáo ngắn gọn này sẽ cung cấp một cái nhìn tổng quan tập trung về các biến chứng tim mạch liên quan đến COVID-19, bao gồm tổn thương cơ tim và viêm cơ tim, nhồi máu cơ tim cấp tính (AMI), suy tim, rối loạn nhịp tim và biến cố huyết khối tĩnh mạch (VTE).
3. Phương pháp
Các tác giả đã tìm kiếm các bài báo trên PubMed và Google Scholar bằng các từ khóa “COVID-19”, “SARS-CoV-2”, “tim”, “tim”, “tim mạch”, “chấn thương cơ tim”, “viêm cơ tim”, “nhồi máu cơ tim cấp tính ”,“ Hội chứng vành cấp ”,“ rối loạn nhịp tim ”,“ rối loạn nhịp tim ”,“ suy tim ”,“ huyết khối tĩnh mạch ”,“ đông máu ”. Các tác giả bao gồm các báo cáo trường hợp, nghiên cứu hồi cứu, nghiên cứu tiền cứu, tổng quan hệ thống và phân tích tổng hợp, hướng dẫn lâm sàng và tổng quan tường thuật tập trung vào COVID-19 và các tác dụng và biến chứng tim mạch. Các bài báo in sẵn cũng được bao gồm. Việc tìm kiếm tài liệu bị hạn chế đối với các nghiên cứu được xuất bản bằng tiếng Anh. Các bác sĩ cấp cứu có kinh nghiệm thẩm định quan trọng tài liệu đã xem xét tất cả các bài báo và quyết định đưa vào nghiên cứu nào để xem xét bằng sự đồng thuận, tập trung vào các bài báo liên quan đến y học cấp cứu. Tổng số 45 bài báo đã được chọn để đưa vào.
4. Thảo luận
4.1. Sinh lý bệnh và đặc điểm lâm sàng
SARS-CoV-2 là một virus RNA có võ bao, không phân đoạn, chuỗi đơn dương. Men chuyển 2 (ACE2) là một protein được tìm thấy trên bề mặt của tế bào biểu mô phế nang phổi và tế bào ruột của ruột non, được đề xuất là vị trí xâm nhập của SARS-CoV-2. ACE2 phá vỡ angiotensin II, một yếu tố gây viêm ở phổi. Sự ức chế ACE2 có thể là một yếu tố khác gây tổn thương phổi, cũng như là nguyên nhân gây ra tình trạng viêm toàn thân khi giải phóng cytokine có thể dẫn đến hội chứng suy hô hấp cấp (ARDS) và rối loạn chức năng đa cơ quan. Sự gián đoạn trong điều hòa hệ thống miễn dịch, tăng nhu cầu trao đổi chất, và hoạt động của chất tạo đông có thể là nguyên nhân dẫn đến một số nguy cơ gia tăng các kết cục bất lợi ở những người mắc bệnh tim mạch liên quan đến COVID-19 (CVD). Cụ thể, tình trạng viêm nhiễm toàn thân có thể làm mất ổn định các mảng thành mạch, trong khi bệnh do virus làm tăng hoạt động của cytokine, làm tăng nhu cầu tim, tương tự như bệnh cúm. Tuy nhiên, nghiên cứu gần đây đã gợi ý rằng vi rút cũng có thể gây tổn thương trực tiếp cho tim khi sử dụng các thụ thể ACE2 nằm trong mô tim.
Tỷ lệ hiện mắc bệnh CVD ở bệnh nhân COVID-19 không rõ ràng, nhưng bệnh CVD từ trước có thể liên quan đến nhiễm trùng COVID- 19 nặng hơn. Một phân tích tổng hợp trên 1527 bệnh nhân mắc COVID-19 cho thấy tỷ lệ tăng huyết áp là 17,1% và bệnh tim là 16,4%, và những bệnh nhân này có nhiều khả năng cần được chăm sóc nghiêm trọng. Một nghiên cứu khác trên 44.672 bệnh nhân mắc COVID-19 cho thấy tiền sử mắc bệnh tim mạch có liên quan đến tỷ lệ tử vong trong trường hợp tăng gần 5 lần khi so sánh với bệnh nhân không mắc bệnh tim mạch (10,5% so với 2,3%). Các nghiên cứu khác cho thấy những phát hiện tương tự với tăng nguy cơ tử vong ở bệnh nhân CVD trước đó.
Các trường hợp nặng hoặc nguy kịch chỉ chiếm dưới 20% số bệnh nhân mắc COVID-19. Bệnh nhân bị bệnh nguy kịch có thể có biểu hiện viêm phổi, ARDS, rối loạn chức năng đa cơ quan và huyết động không ổn định, cũng như một số biến chứng tim mạch. Sốc tim là biến chứng tim nặng nhất và có thể xảy ra ở những người bệnh nguy kịch. Hình 1 tóm tắt mối quan hệ giữa COVID-19 và các biến chứng tim.
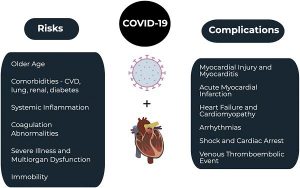
4.2. Các biến chứng tim mạch liên quan đến nhiễm COVID-19
4.2.1. Tổn thương cơ tim và viêm cơ tim
Các bệnh do vi rút trước đây, bao gồm coronavirus hội chứng hô hấp Trung Đông (MERS-CoV), có liên quan đến tổn thương cơ tim và viêm cơ tim với tăng troponin, được cho là do tăng stress sinh lý tim, thiếu oxy hoặc tổn thương cơ tim trực tiếp. Một trong những báo cáo đầu tiên về tổn thương cơ tim liên quan đến SARS-CoV-2 là một nghiên cứu trên 41 bệnh nhân được chẩn đoán với COVID-19 ở Vũ Hán, Trung Quốc, trong đó 5 bệnh nhân (12%) có troponin I độ nhạy cao trên ngưỡng 28 pg/mL. Các nghiên cứu tiếp theo đã phát hiện ra rằng tổn thương cơ tim với mức troponin tăng cao có thể xảy ra ở 7–17% bệnh nhân nhập viện với COVID-19 và 22–31% trong số những người được nhập viện chăm sóc đặc biệt (ICU). Viêm cơ tim cũng đã được xác định với tải lượng virus cao và thâm nhiễm bạch cầu đơn nhân được xác định khi khám nghiệm tử thi một số bệnh nhân mắc COVID-19 . Trên thực tế, một nghiên cứu cho rằng có tới 7% trường hợp tử vong liên quan đến COVID-19 là do viêm cơ tim.
Viêm cơ tim cấp biểu hiện trên nhiều mức độ nghiêm trọng khác nhau trên lâm sàng và là một thách thức chẩn đoán đáng kể trong thời đại COVID-19. Bệnh nhân mắc COVID-19 có thể có biểu hiện đau ngực, khó thở, rối loạn nhịp tim và rối loạn chức năng thất trái cấp tính. Ở những bệnh nhân bị viêm cơ tim và tổn thương cơ tim, giá trị troponin huyết thanh sẽ bất thường. Điện tâm đồ (ECG) có thể chứng minh một loạt các phát hiện, trong một số trường hợp bắt chước hội chứng mạch vành cấp tính (ACS). Các bất thường về điện tâm đồ là kết quả của tình trạng viêm cơ tim và bao gồm các bất thường về sóng T-đoạn ST không đặc hiệu, đảo ngược sóng T, và đoạn PR và độ lệch đoạn ST (lõm xuống và tăng cao). Siêu âm tim và hội chẩn với chuyên khoa tim mạch, nếu có, được khuyến khích, vì khó phân biệt viêm cơ tim và ACS. Đánh giá siêu âm tim có nhiều khả năng chứng minh bất thường chuyển động thành khu trú với ACS hoạt động, đáng kể trong khi các dạng viêm cơ tim nặng liên quan đến COVID-19 sẽ cho thấy hoặc không có khuyết tật vận động thành hoặc rối loạn vận động thành toàn thể. Các bất thường về điện tâm đồ và siêu âm tim khi bối cảnh COVID-19 là những dấu hiệu đánh giá mức độ nghiêm trọng của bệnh và có tương quan với kết quả xấu hơn. Hơn nữa, sự gia tăng troponin ở những bệnh nhân nhiễm COVID-19 có liên quan trực tiếp đến việc tăng nguy cơ có kết quả bất lợi ở những bệnh nhân bị nhiễm trùng nặng, bao gồm cả tử vong.
4.2.2. Nhồi máu cơ tim cấp tính
Viêm toàn thân nặng làm tăng nguy cơ phá vỡ mảng xơ vữa động mạch và AMI. Một nghiên cứu năm 2018 cho thấy cúm và các bệnh do vi rút chọn lọc khác có liên quan đến việc tăng nguy cơ mắc AMI trong vòng 7 ngày đầu tiên khi được chẩn đoán bệnh, với tỷ lệ mắc bệnh cúm là 6,1 và các vi rút khác là 2,8. Một nghiên cứu khác về bệnh nhân nhập viện vì viêm phổi mắc phải tại cộng đồng cho thấy nguy cơ mắc bệnh tim mạch hoạt động tăng lên vẫn còn trong vài năm sau khi nhập viện. Do tình trạng viêm lan rộng và khả năng đông máu, nguy cơ mắc AMI có thể xuất hiện ở bệnh nhân COVID-19.
Việc điều trị AMI đang gây tranh cãi ở bệnh nhân COVID-19. Ở những bệnh nhân được chẩn đoán nhồi máu cơ tim có ST chênh lên (STEMI) và COVID-19, Đại học Tim mạch Hoa Kỳ (ACC) tuyên bố rằng trong khi tiêu sợi huyết có thể được xem xét ở những người có “STEMI nguy cơ thấp”, được xác định bởi STEMI thấp hơn không có liên quan đến thất phải hoặc AMI thành bên không có tổn thương huyết động, can thiệp mạch vành qua da (PCI) thường được thực hiện hơn ở hầu hết các cơ sở và vẫn là lựa chọn điều trị. Nếu theo đuổi PCI, nhân viên nên trang bị thiết bị bảo vệ cá nhân (PPE) thích hợp và việc khử nhiễm toàn bộ phòng thông tim đặt ống thông phải được thực hiện theo quy trình. Đối với nghi ngờ COVID-19 trong bối cảnh NSTEMI, nên xét nghiệm chẩn đoán trước khi đặt ống thông; ACC lưu ý rằng, ở những bệnh nhân được lựa chọn thích hợp với COVID-19 đã được xác nhận, liệu pháp bảo tồn có thể là đủ. Những bệnh nhân không ổn định về huyết động khi thiết lập NSTEMI nên được xử trí tương tự như những bệnh nhân mắc STEMI.
4.2.3. Suy tim cấp và bệnh cơ tim
Suy tim cấp có thể là biểu hiện ban đầu của nhiễm trùng COVID-19. Một nghiên cứu cho thấy rằng suy tim cấp có thể xuất hiện ở 23% bệnh nhân trong lần xuất hiện đầu tiên đối với COVID-19, với bệnh cơ tim xảy ra ở 33% bệnh nhân. Một nghiên cứu khác cho thấy suy tim có ở 24% bệnh nhân và có liên quan đến tăng nguy cơ tử vong. Trong số những người bị suy tim, gần một nửa không có tiền sử tăng huyết áp hoặc CVD. Hiện tại vẫn chưa rõ liệu suy tim là do bệnh cơ tim mới hay do đợt cấp của suy tim chưa được chẩn đoán trước đó. Điều quan trọng là phải nhận thức được tình trạng rối loạn chức năng tim tiềm ẩn này khi truyền dịch qua đường tĩnh mạch và tránh bù dịch quá mức. Điều quan trọng là suy tim phải cũng có thể xảy ra, đặc biệt ở những người bị ARDS và tổn thương phổi cấp tính .
4.2.4. Rối loạn nhịp tim
Đánh trống ngực có thể là một triệu chứng xuất hiện ở hơn 7% bệnh nhân mắc COVID-19. Một loạt các rối loạn nhịp tim đã được gặp ở những bệnh nhân nhiễm COVID-19. Thông thường, nhịp tim nhanh xoang được thấy ở những bệnh nhân như vậy, do nhiều nguyên nhân đồng thời (giảm tưới máu, sốt, thiếu oxy, lo lắng, v.v.). Một nghiên cứu cho thấy rối loạn nhịp tim hiện diện ở 17% bệnh nhân nhập viện và 44% bệnh nhân ICU với COVID-19. Rối loạn nhịp tim có thể xảy ra trong bối cảnh bệnh do vi-rút gây ra do thiếu oxy, căng thẳng do viêm và chuyển hóa bất thường. Nếu rối loạn nhịp tim liên quan đến tăng troponin huyết thanh, bác sĩ lâm sàng nên xem xét tổn thương cơ tim, viêm cơ tim cấp và ACS trong chẩn đoán phân biệt.
4.2.5. Sự kiện huyết khối tĩnh mạch
Bệnh nhân có COVID-19 cũng có nguy cơ cao bị VTE. Viêm toàn thân, tình trạng đông máu bất thường, rối loạn chức năng đa cơ quan và bệnh hiểm nghèo đều là những yếu tố tiềm ẩn góp phần làm tăng nguy cơ VTE. Các nghiên cứu cho thấy những bất thường đáng kể về con đường đông máu ở bệnh nhân COVID-19, bao gồm tăng D- dimer. Một nghiên cứu trên 25 bệnh nhân bị viêm phổi COVID-19 cho thấy D-dimer tăng cao có ở tất cả bệnh nhân với mức trung bình là 6,06 microgam/ml, với 10 bệnh nhân bị thuyên tắc phổi (PE) được chẩn đoán trên chụp cắt lớp vi tính động mạch phổi (CTPA). Bệnh nhân có PE được xác nhận trên CTPA cho thấy mức D-dimer trung bình là 11,07 microgam/ml. Mức d-dimer lớn hơn 1 μg/mL có liên quan đến tăng nguy cơ tử vong khi nhập viện (tỷ lệ chênh lệch 18,4) ở bệnh nhân nhiễm COVID-19. Một nghiên cứu cho thấy chống đông máu, chủ yếu bằng heparin trọng lượng phân tử thấp, có thể làm giảm tỷ lệ tử vong ở những trường hợp nhiễm COVID-19 nặng hoặc những người có D-dimer lớn hơn sáu lần giới hạn trên của mức bình thường.
| Bảng 1. Thuốc và hệ tim mạch. | ||
| Thuốc | Cơ chế | Tác dụng tim mạch và tương tác thuốc |
| Remdesivir | Nucleotide-analog inhibitor of RNA polymerases | – Có thể gây tụt huyết áp, loạn nhịp tim |
| Ribavirin | Inhibits RNA and DNA virus replication | – Tương tác với thuốc chống đông máu.
– Có thể gây thiếu máu tán huyết nặng. |
| Lopinavir/Ritonavir | Lopinavir inhibits protease Ritonavir inhibits CYP3A metabolism | – Tương tác với thuốc chống đông máu, kháng tiểu cầu, statin, thuốc chống loạn nhịp tim.
– Có thể dẫn đến kéo dài QTc, block AV, xoắn đỉnh. |
| Favipiravir | Inhibits RNA-dependent RNA polymerases | – Tương tác với thuốc chống đông máu, statin, thuốc chống loạn nhịp tim.
– Có thể gây thiếu máu tán huyết nặng. |
| Chloroquine and Hydroxychloroquine | Changes endosomal/organelle pH | – Tương tác với thuốc chống loạn nhịp tim.
– Có thể gây độc trực tiếp cho cơ tim; làm trầm trọng thêm bệnh cơ tim; thay đổi dẫn truyền tim; dẫn đến block nhánh, block nhĩ thất, loạn nhịp thất, xoắn đỉnh. |
| Azithromycin | Interferes with protein synthesis, binds to 50s ribosome | – Tương tác với thuốc chống đông máu, statin, thuốc chống loạn nhịp tim, các thuốc kéo dài QT khác.
– Có thể gây rối loạn nhịp tim, QTc kéo dài, xoắn đỉnh. |
| Interferon | Immune system activation | – Có thể gây độc trực tiếp cho cơ tim; làm trầm trọng thêm bệnh cơ tim; thay đổi dẫn truyền tim; gây hạ huyết áp hoặc thiếu máu cục bộ ở tim |
| Methylprednisolone | Reduces inflammation | – Tương tác với thuốc chống đông máu.
– Có thể gây giữ nước, tăng huyết áp, thay đổi điện giải. |
| Tocilizumab | Inhibits IL-6 | – Có thể làm tăng chuyển hóa thuốc như statin.
– Có thể gây tăng huyết áp |
4.2.6. Tương tác thuốc
Nhiều loại thuốc mới được nghiên cứu tương tác nhiều với các thuốc tim mạch khác, bao gồm thuốc hạ huyết áp, thuốc chống loạn nhịp tim, thuốc chống đông máu, thuốc chống kết tập tiểu cầu và statin. Các loại thuốc hiện tại đang được nghiên cứu bao gồm thuốc kháng vi-rút (ví dụ: remdesivir, ribavirin, lopinavir/ritonavir, favipiravir), thuốc chống sốt rét (ví dụ, chloroquine, hydroxychloroquine), azithromycin, corticosteroid, và sinh học (tocilizumab). Lopinavir/ritonavir có thể gây kéo dài QT và PR, đặc biệt ở những người bị kéo dài QT cơ bản hoặc ở những người đang dùng thuốc có thể gây kéo dài QT. Những loại thuốc này cũng có thể ảnh hưởng đến thuốc chống đông máu, thuốc chống kết tập tiểu cầu và statin. Chloroquine và hydroxychloroquine ảnh hưởng đến pH nội bào, có thể gây ra các bất thường về điện giải, độc tính trên tim và kéo dài khoảng QT; chúng cũng có thể tương tác với các thuốc chống loạn nhịp tim. Methylprednisolone có thể gây rối loạn điện giải, giữ nước và tăng huyết áp. Tóm tắt về cơ chế hoạt động và tác dụng của các loại thuốc này được trình bày trong Bảng 1.
5. Hạn chế
Các tài liệu hiện tại đánh giá các biến chứng và ảnh hưởng tim mạch liên quan đến COVID-19 gặp phải một số hạn chế, bao gồm sự không đồng nhất đáng kể trong việc lựa chọn bệnh nhân, kết quả, so sánh và thiết kế nghiên cứu, cũng như số lượng bệnh nhân được đưa vào thấp và nguy cơ sai lệch cao. Với đại dịch hiện nay, một lượng đáng kể tài liệu được xuất bản dưới dạng bản in trước, trước khi hoàn thành đánh giá đồng nghiệp đầy đủ. Cần có thêm dữ liệu liên quan đến các biến chứng tim mạch đã thảo luận và COVID-19.
6. Kết Luận
COVID-19 có liên quan đến một số biến chứng tim mạch, bao gồm tổn thương cơ tim và viêm cơ tim, AMI, suy tim, rối loạn nhịp tim và VTE. Một số loại thuốc được sử dụng để điều trị COVID-19 cũng tiềm ẩn các biến chứng tim. Điều quan trọng là các bác sĩ cấp cứu phải nhận thức được những biến chứng này khi điều trị bệnh nhân COVID-19.





