Trên thị trường hiện nay có rất nhiều thuốc gerneric có hoạt chất là Olmesartan tuy nhiên lại rất ít thông tin liên quan đến hoạt chất này. Ở bài này HealCentral.org xin được chia sẻ các thông tin như: Cơ chế tác dụng của Olmesartan là gì? Olmesartan có tác dụng gì? Tác dụng phụ của Olmesartan là gì?… Dưới đây là thông tin chi tiết.
Lịch sử nghiên cứu và phát triển
Olmesartan là 1 thuốc ức chế thụ thể AT12 của angiotensin II (Angiotensin Receptor Blockers – ARBs). Thuốc được sử dụng trong điều trị tăng huyết áp.
Thuốc được cấp bằng sáng chế năm 1991 và được chấp thuận sử dụng trong y tế năm 2002. Biệt dược gốc là Benicar, được nghiên cứu, phát triển và tiếp thị bởi Daiichi Sankyo.
Olmesartan và Sevikar HCT kết hợp được tiếp thị trên toàn thế giới bởi Daiichi Sankyo, ở Ấn Độ bởi Abbott Healthcare Pvt. Ltd. dưới tên thương mại WinBP, bởi Zydus Cadila dưới tên thương mại Olmy, bởi Ranbaxy Laboratories Ltd. dưới tên thương mại Olvance, Olsar của Unichem Laboratories và ở Canada là Olmetec bởi Schering-Plough.
Một số chế phẩm chứa olmesartan và các thuốc hạ huyết áp khác cũng sẵn có. Teva Pharmaceuticals sản xuất một công thức có chứa olmesartan, amlodipine và hydrochlorothiazide để sử dụng 1 lần/ngày. Benicar HCT là tên thương mại của thuốc chứa olmesartan medoxomil với hydrochlorothiazide. Benitec H – 1 thuốc khác chứa olmesartan medoxomil và hydrochlorothiazide, được GlaxoSmithKline tiếp thị tại Ấn Độ.
Dược lực học
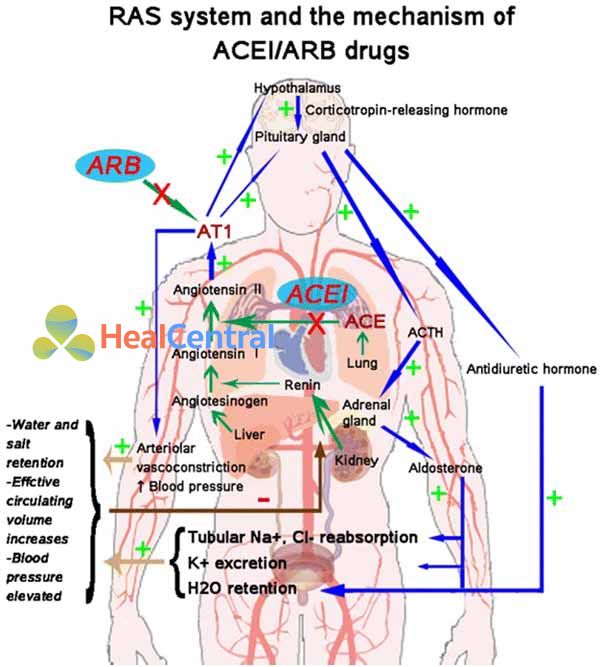
Olmesartan có tác dụng ức chế thụ thể AT1 của angiotensin II theo cơ chế cạnh tranh do có cấu trúc tương tự angiotensin II. Angiotensin II được hình thành qua 2 phản ứng chuyển đổi: Đầu tiên là từ angiotensinogen thành angiotensin I nhờ renin từ tế bào cận cầu thận, thứ hai là từ angiotensin I thành angiotesin II nhờ men ACE. Angiotensin II gây ra rất nhiều tác dụng: Co mạch và kích thích vỏ thượng thận tiết aldosterone làm giữ muối và nước gây tăng huyết áp, đồng thời tăng sinh và phì đại thất, nhất là thất trái. Như vậy khi olmesartan liên kết với các thụ thể AT1 này, nó không cho angiotensin II liên kết với thụ thể và từ đó tất cả các tác dụng trên đều giảm. Huyết áp từ đó giảm và tác dụng trên thất còn giúp nó có thể được sử dụng trong suy tim.
Một số thử nghiệm lâm sàng
Thử nghiệm ROADMAP: Olmesartan trên sự trì hoãn hoặc phòng ngừa microalbumin niệu trong bệnh đái tháo đường type 2.

Tác giả: Grassi G tời từ Phòng Y học lâm sàng và Dự phòng, Bệnh viện San Gerardo dei Tintori (Monza), Đại học Milano-Bicocca, Milan, Ý. guido.grassi@unimib.it.
Microalbumin niệu là mục tiêu chính của các can thiệp điều trị trong các thử nghiệm lâm sàng nhằm mục đích đánh giá và mở rộng điều trị bằng thuốc hạ huyết áp để có thể đảo ngược và / hoặc làm chậm sự tiến triển của rối loạn chức năng thận trong bệnh tim mạch chuyển hóa.
Thử nghiệm Randomized Olmesartan And Diabetes MicroAlbuminuria Prevention (ROADMAP) gần đây đã điều tra tác động của ARB (olmesartan) đối với sự khởi phát mới của microalbumin niệu trên bệnh nhân đái tháo đường type 2, do đó cung cấp thông tin trực tiếp về khả năng phòng ngừa sự phát triển của microalbumin niệu trong suy chức năng thận, và tổng quát hơn, là nguy cơ tim mạch.
Kết quả cung cấp bằng chứng cho thấy sự phong tỏa dược lý với các thụ thể angiotensin II có hiệu quả cao trong giảm nguy cơ phát triển microalbumin niệu và tác dụng này có thể đạt được thông qua các tác dụng phụ thuộc và độc lập với huyết áp.
Mặc dù olmesartan có đặc tính bảo vệ thận, nhưng thuốc không làm giảm số lượng các biến cố tim mạch và các biến chứng tim mạch liên quan đến tình trạng đái tháo đường.
Dược động học
Hấp thu: Sinh khả dụng (F) là 26%. Thời gian khởi phát tác dụng là dưới 2 tuần. Thời gian tác dụng là 24 giờ. Thời gian đạt nồng độ đỉnh trong huyết tương (Tmax) là 1-2 giờ. Thời gian đạt đáp ứng cực đại là 4-6 tuần.
Phân bố: Tỉ lệ liên kết protein huyết tương là 99%. Thể tích phân bố (Vd) là 17 L. Không qua được hàng rào máu não.
Chuyển hóa: Thuốc được chuyển hóa nhanh chóng và hoàn toàn thành olmesartan hoạt động trong thành ruột. Không xảy ra chuyển hóa thêm. Chất chuyển hóa RNH-6270.
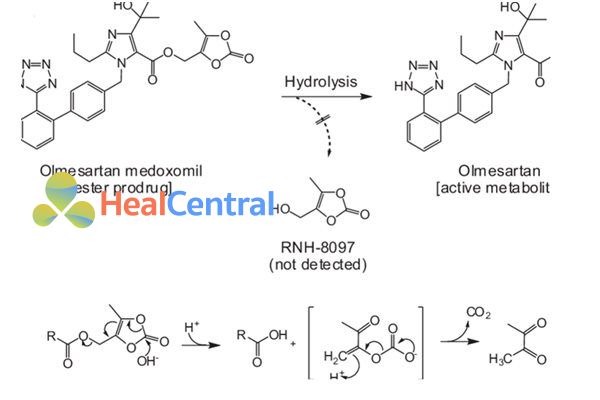
Thải trừ: Thời gian bản thải (t1/2) là 13 giờ. Thanh thải thận (ClR) là 0.5-0.8 L/h. Thanh thải toàn cơ thể (ClT) là 1.3 L/h. Bài xuất qua mật (50-65%) và nước tiểu (35-50%).
Chỉ định và liều dùng
Tăng huyết áp:
Khởi đầu 20 mg/ngày PO, có thể tăng lên 40 mg/ngày PO sau 2 tuần. Có thể kết hợp thêm lợi tiểu.
Chú thích: PO: đường uống.
Chỉnh liều trên bệnh nhân suy thận:
- CrCl ≥ 40 mL/phút: Không cần chỉnh liều.
- CrCl 20 đến dưới 40 mL/phút: Không cần chỉnh liều ban đầu.
- CrCl < 20 mL/phút: Cân nhắc liều khởi đầu thấp hơn và không quá 20 mg/ngày.
Chỉnh liều trên bệnh nhân suy gan:
- Suy gan nhẹ: Không cần chỉnh liều.
- Suy gan trung bình đến nặng: Không cần chỉnh liều ban đầu. Phơi nhiễm thuốc có thể tăng 60% ở suy gan trung bình.
Bệnh nhân có giảm thể tích tuần hoàn: Cân nhắc liều khởi đầu thấp hơn.
Tác dụng phụ
Thường gặp (1-10%):
- Rối loạn thần kinh trung ương: Chóng mặt, đau đầu, mệt mỏi.
- Rối loạn tiêu hóa: Tiêu chảy.
- Rối loạn chuyển hóa: Tăng đường huyết, tăng triglyceride huyết.
- Đau lưng.
- Rối loạn hệ hô hấp: Viêm phế quản, triệu chứng giống như cúm, viêm họng, viêm mũi, viêm xoang, nhiễm trùng đường hô hấp trên.
Tỉ lệ không xác định:
- Dị ứng: Phản ứng phản vệ, phù mạch, phù mặt.
- Tiêu cơ vân.
- Rối loạn chuyển hóa: Tăng kali máu, tăng cholesterol máu, tăng lipid máu.
- Nhịp tim nhanh.
- Viêm dạ dày – ruột.
Lưu ý và thận trọng
Cảnh báo hộp đen:
Ngừng sử dụng ngay khi phát hiện có thai vì thuốc có thể gây ra ít dịch ối, gây nguy hiểm cho thai nhi.

Thận trọng:
Thận trọng với bệnh nhân bị suy tim sung huyết, phẫu thuật, gây mê hoặc giảm thể tích tuần hoàn (xem xét liều thấp hơn).
Phù mạch đã được báo cáo và có thể xảy ra bất cứ khi nào trong quá trình điều trị, đặc biệt là sau liều đầu tiên, nguy cơ tăng ở những bệnh nhân phù mạch vô căn hoặc di truyền hoặc gặp phù mạch sau khi điều trị bằng ACEIs. Có thể giám sát đường dẫn khí lâu dài vì các phản ứng có liên quan đến tắc nghẽn đường thở. Không dùng thuốc cho bệnh nhân có tiền sử phù mạch trước đó khi điều trị bằng ARBs. Ngừng điều trị ngay lập tức nếu xảy ra phù mạch, tiêm bắp adrenaline có thể là cần thiết để kiểm soát phù mạch.
Phối hợp với các thuốc ức chế mTOR (ví dụ; temsirolimus) có thể làm tăng nguy cơ phù mạch.
Hạ huyết áp có thể xảy ra, đặc biệt ở những bệnh nhân giảm thể tích tuần hoàn hoặc thiếu muối thứ phát do hạn chế muối trong khẩu phần ăn hoặc điều trị bằng lợi tiểu kéo dài.
Có thể có tăng kali máu. Theo dõi kali huyết thanh định kì. Theo dõi chặt chẽ nồng độ kali ở bệnh nhân có yếu tố nguy cơ tăng kali máu, bao gồm đái tháo đường, rối loạn chức năng thận và bổ sung kali.
Thận trọng với những bệnh nhân hẹp động mạch thận một bên hoặc hai bên. Nên tránh dùng ARBs khi bị hẹp động mạch thận hai bên do tăng nguy cơ suy giảm chức năng thận trừ khi lợi ích vượt trội hơn rủi ro.
Suy thận đã được báo cáo và có thể xảy ra trên những bệnh nhân có lưu lượng máu thận thấp (ví dụ: suy tim, hẹp động mạch thận), có mức lọc cầu thận phụ thuộc vào co mạch do angiotensin II gây ra, có thể dẫn đến suy thận cấp, thiểu niệu và tăng nito máu tiến triển. Ngừng điều trị ở những bệnh nhân bị suy giảm tiến triển và / hoặc đáng kể chức năng thận.
Thận trọng với bệnh nhân có suy thận từ trước.
Tránh sử dụng với những bệnh nhân bị cổ trướng do xơ gan hoặc cổ trướng dai dẳng. Theo dõi huyết áp và chức năng thận chặt chẽ nếu không thể tránh sử dụng.
Các vấn đề về đường ruột đã được báo cáo. Các triệu chứng có thể bao gồm tiêu chảy nặng, mạn tính với cân nặng giảm đáng kể. Ngừng thuốc và xem xét điều trị bằng thuốc hạ huyết áp khác.
Không dùng olmesartan cho trẻ dưới 1 tuổi do ảnh hưởng đến dự phát triển thận của trẻ.
Phụ nữ mang thai: Không nên dùng thuốc cho phụ nữ có thai. Phân loại thai kì: C (tam cá nguyệt thứ nhất) hoặc D (tam cá nguyệt thứ hai hoặc thứ ba).
Phụ nữ đang cho con bú: Không có dữ liệu trên người. Sử dụng thận trọng.
Tương tác thuốc
Dùng cùng thuốc ức chế hệ RAA khác (ARBs khác, ACEIs hoặc aliskiren): Tăng nguy cơ tăng kali máu và giảm chức năng thận, bao gồm cả suy thận cấp so với điều trị đơn độc. Tránh phối hợp này.
Phối hợp với các thuốc hạ huyết áp khác: Tăng tác dụng hạ huyết áp. Cần giảm liều cho phù hợp. Ưu tiên kết hợp với lợi tiểu thiazide trong tăng huyết áp mạn tính.
Dùng cùng thuốc có thể gây tăng kali máu (thuốc chẹn β, thuốc kháng viêm không steroid – NSAIDs, spironolactone…): Tăng nguy cơ tăng kali máu, có thể gây nguy hiểm. Nếu phải phối hợp, nên dùng thêm thuốc tăng thải kali máu (như furodemide).
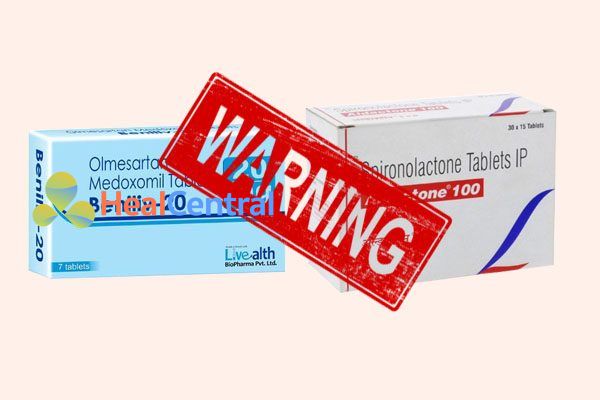
Dùng cùng muối lithium: Tăng độc tính của lithium do giảm thải trừ qua thận.
Dùng cùng các thuốc hạ đường huyết (các sulfonylurea, metformin, acarbose…): Tăng cường tác dụng hạ đường huyết do cải thiện độ nhạy cảm insulin. Theo dõi và chỉnh liều phù hợp.
Dùng cùng thuốc cảm ứng OATP1B1 (apalutamide…): Làm giảm nhẹ nồng độ trong huyết tương của olmesartan do tăng thải trừ, nguy cơ kiểm soát huyết áp không tốt.

Dùng cùng thuốc ức chế OATP1B1 hoặc OATP1B3 (atorvastatin, glecaprevir / pibrentasvir, letermovir, ombitasvir / paritaprevir / ritonavir…): Làm tăng nồng độ trong huyết tương của olmesartan do giảm thải trừ, tăng nguy cơ hạ huyết áp quá mức.
Chống chỉ định
Quá mẫn cảm với olmesartan hoặc bất cứ thành phần nào của thuốc.
Dùng chung với aliskiren ở bệnh nhân đái tháo đường hoặc suy thận (GFR < 60 mL/min/1.73m²).
Tài liệu tham khảo:
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5642122/
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5446820/
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2663442/
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4121764/
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3956379/