Trên thị trường hiện nay có rất nhiều thuốc gerneric có hoạt chất là Ranitidine tuy nhiên lại rất ít thông tin liên quan đến hoạt chất này. Ở bài này HealCentral.org xin được chia sẻ các thông tin như: Cơ chế tác dụng của Ranitidine là gì? Ranitidine có tác dụng gì? Tác dụng phụ của Ranitidine là gì?… Dưới đây là thông tin chi tiết.
Lịch sử nghiên cứu và phát triển của Ranitidin
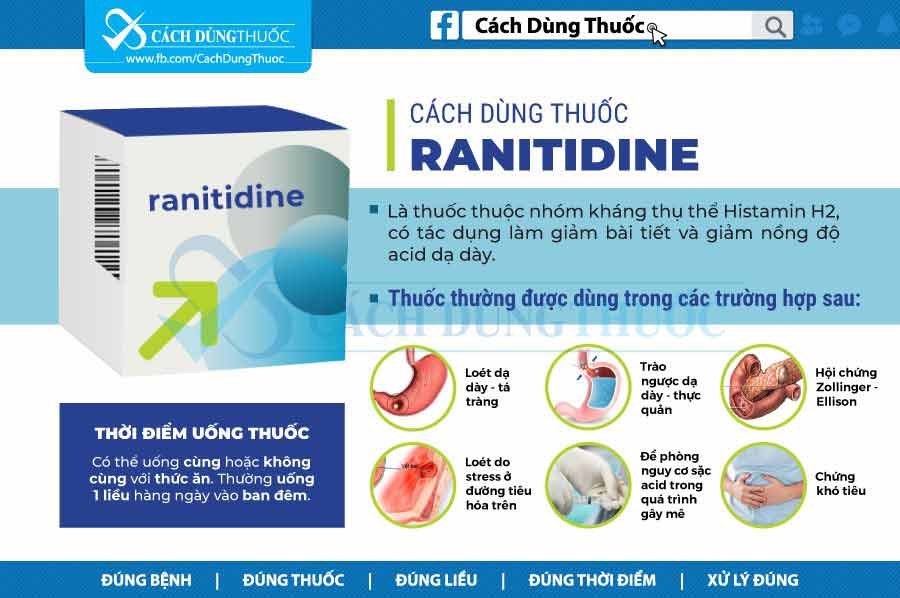
Ranitidine là 1 thuốc kháng histamine H2 tương tự cimetidine, được dùng trong các trường hợp cần giảm tiết acid. Không giống cimetidine ức chế enzyme gan CYP450, ranitidine ức chế các enzyme này không đáng kể nên tương tác thuốc giảm đi rất nhiều.
Ranitidine lần đầu được chuẩn bị bởi John Bradshaw vào mùa hè năm 1977 trong phòng thí nghiệm nghiên cứu Ware của Allen & Hanburys, một phần của Glaxo. Sự phát triển này là một phản hồi đáp trả lại chất thuốc kháng thụ thể histamine H2 đầu tiên – cimetidine, được phát triển bởi James Black tại Smith, Kline and French, và ra mắt tại Vương quốc Anh với tên thương mại Tagamet tháng 11/1976. Cả 2 công ty cuối cùng được sáp nhập với tên GlaxoSmithKline sau một chuỗi các vụ sáp nhập và mua lại bắt đầu từ sự hợp nhất của Allen & Hanbury’s Ltd và Glaxo thành Glaxo Group Research năm 1979, và cuối cùng là sự hợp nhất của Glaxo Wellcome và SmithKline Beecham năm 2000.
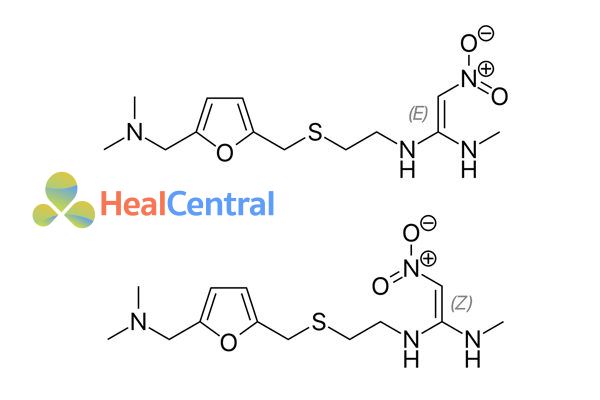
Ranitidin là kết quả của quy trình thiết kế thuốc hợp lý bằng cách sử dụng mô hình khá tinh chế của thụ thể histamine H2 và các liên quan cấu trúc – tác dụng.
Glaxo đã cải tiến hơn nữa mô hình bằng cách thay vòng imidazole của cimetidine bằng vòng furan chứa nhóm thế có nitơ. Ranitidine có hồ sơ dung nạp được cải thiện rất nhiều (ít phản ứng có hại hơn), tác dụng dài hơn và hoạt tính mạnh hơn cimetidine 10 lần. Ranitidine có ái lực với CYP450 chỉ bằng 10% so với cimetidine, do đó nó gây ra ít tác dụng phụ hơn, còn các thuốc kháng H2 khác như famotidine và nizatidine không có tương tác đáng kể với CYP450.
Ranitidine được giới thiệu năm 1981 và là thuốc kê đơn bán chạy nhất thế giới năm 1987. Nó đã được thay thế phần lớn bởi các thuốc ức chế bơm proton (PPI) hiệu quả hơn, với điển hình là Omeprazole trở thành thuốc bán chạy nhất trong nhiều năm liền. Khi so sánh omeprazole với ranitidine trong một nghiên cứu trên 144 người bị viêm nặng và bào mòn hoặc loét thực quản, 85% những người được điều trị bằng omeprazole đã lành trong vòng 8 tuần, so với 50% những người được điều trị bằng ranitidine. Ngoài ra, nhóm dùng omeprazole còn báo cáo giảm các triệu chứng ợ nóng trước đó.
Dược lực học
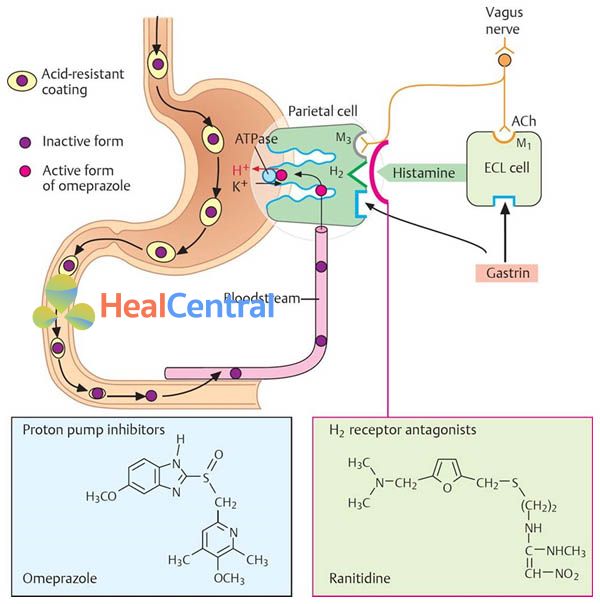
Hiện này có 4 thụ thể histamine đã được phát hiện là H1, H2, H3 và H4. Trong đó 2 thụ thể đầu H1 và H2 là được hiểu rõ hơn cả. Nếu như làm mất tác dụng của thụ thể H1 ta được các thuốc chống dị ứng, thì làm mất tác dụng của thụ thể H2 cho ta một nhóm thuốc làm giảm tiết acid dạ dày.

Histamine khi gắn vào thụ thể H2 sẽ gây ra đáp ứng qua trung gian cAMP (AMP vòng), từ đó hoạt hóa bơm proton (H+-K+ ATPase) tăng cường hoạt động và tăng đẩy H+ vào lòng dạ dày, do đó tăng acid dạ dày.
Ranitidine cũng như các thuốc kháng histamine H2 khác ức chế thụ thể H2 theo cơ chế cạnh tranh với histamine, làm histamine không gắn được với thụ thể và không gây ra được đáp ứng tăng tiết acid. Như vậy acid dạ dày sẽ giảm.
Một số thử nghiệm lâm sàng
Thử nghiệm về ranitidine 300 mg 2 lần/ngày và ranitidine 150 mg 4 lần/ngày về hiệu quả trong điều trị viêm thực quản bào mòn.
Các tác giả: Silver MT, Murdock RH Jr, Morrill BB và Sue SO tại Viện Nghiên cứu Glaxo, Research Triangle Park, Bắc Carolina, Hoa Kỳ.
Ranitidine 150 mg 4 lần/ngày là liều lượng được khuyến cáo hiện nay ở Hoa Kỳ để điều trị viêm thực quản bào mòn. Để xác định liệu 1 liều cao hơn của ranitidine, dùng ít thường xuyên hơn có hiệu quả trong điều trị viêm thực quản bào mòn hay không, các tác giả đã so sánh ranitidine 300 mg 2 lần/ngày với ranitidine 150 mg 4 lần/ngày trong điều trị viêm thực quản bào mòn.
Phương pháp: Nghiên cứu đa trung tâm, mù đôi, ngẫu nhiên và đối chứng giả dược này được thực hiện tại Hoa Kỳ đã so sánh 2 liều ranitidine ở 772 bệnh nhân bị viêm thực quản bào mòn chẩn đoán bằng nội soi. Bệnh nhân được điều trị bằng ranitidine 300 mg 2 lần/ngày, ranitidine 150 mg 4 lần/ngày hoặc giả dược trong tối đa 12 tuần. Nội soi được lặp lại sau 4, 8 và 12 tuần điều trị.
Kết quả: Ranitidine 300 mg 2 lần/ngày hiệu quả hơn đáng kể so với giả dược trong chữa lành viêm thực quản bào mòn ở tuần thứ 8 và 12 (51 vs. 36% và 66 vs. 52% lần lượt tương ứng; P ≤ 0.004). Tỉ lệ khỏi bệnh cao hơn đáng kể cũng đạt được ở nhóm dùng ranitidine 150 mg 4 lần/ngày so với giả dược ở tuần thứ 4, 8 và 12 (tương ứng lần lượt 37 vs. 21%, 62 vs. 36% và 77 vs. 52%; P < 0.001). Tỉ lệ chữa lành cao hơn đáng kể ở nhóm dùng ranitidine 150 mg 4 lần/ngày so với ranitidine 300 mg 2 lần/ngày tại tất cả các đợt nội soi theo lịch (P ≤ 0.041).
Kết luận: Ranitidine 300 mg 2 lần/ngày có hiệu quả trong chữa lành viêm thực quản bào mòn và có thể thích hợp làm chế độ liều thay thế cho ranitidine 150 mg 4 lần/ngày ở một số bệnh nhân bị viêm thực quản bào mòn.
Dược động học
Hấp thu: Sinh khả dụng (F) đường uống là 50%, tiêm bắp là 90-100%. Thời gian khởi phát tác dụng là 1 giờ (đường tĩnh mạch hoặc đường uống). Thời gian tác dụng là 4-5 giờ với tiêm bắp hoặc tĩnh mạch và 4-6 giờ với đường uống. Thời gian đạt nồng độ đỉnh trong huyết tương (Tmax) là 15 phút với tiêm bắp và 2-3 giờ với đường uống.
Phân bố: Tỉ lệ liên kết protein huyết tương là 10-19%. Thể tích phân bố (Vd) là 1.4 L/kg (chức năng thận bình thường).
Chuyển hóa: Thuốc được chuyển hóa ở gan. Các chất chuyển hóa: ranitidine N-oxide, desmethylranitidine, ranitidine S-oxide (không hoạt động). Không giống cimetidine, ranitidine ức chế enzyme gan không đáng kể.

Thải trừ: Thời gian bán hủy (t1/2) là 2-2.5 giờ với đường tĩnh mạch và 2.5-3 giờ với đường uống (có thể tăng lên 4.8 giờ nếu CrCl 25-35 mL/phút). Độ thanh thải thận (ClR) là 25 L/h. Tổng thanh thải toàn cơ thể (ClT) là 1.29-1.44 L/h/kg. Bài xuất qua nước tiểu (30% với đường uống và 70% với đường tĩnh mạch).
Chỉ định và liều dùng
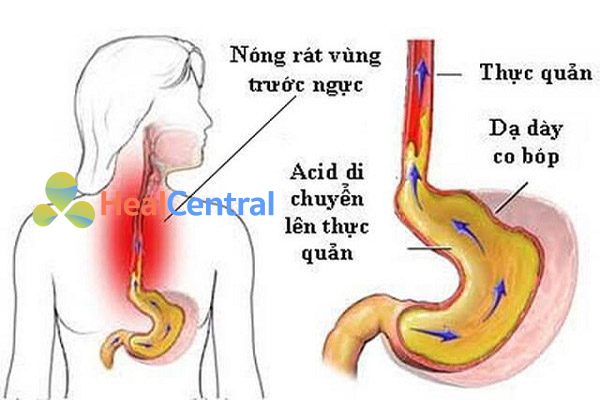
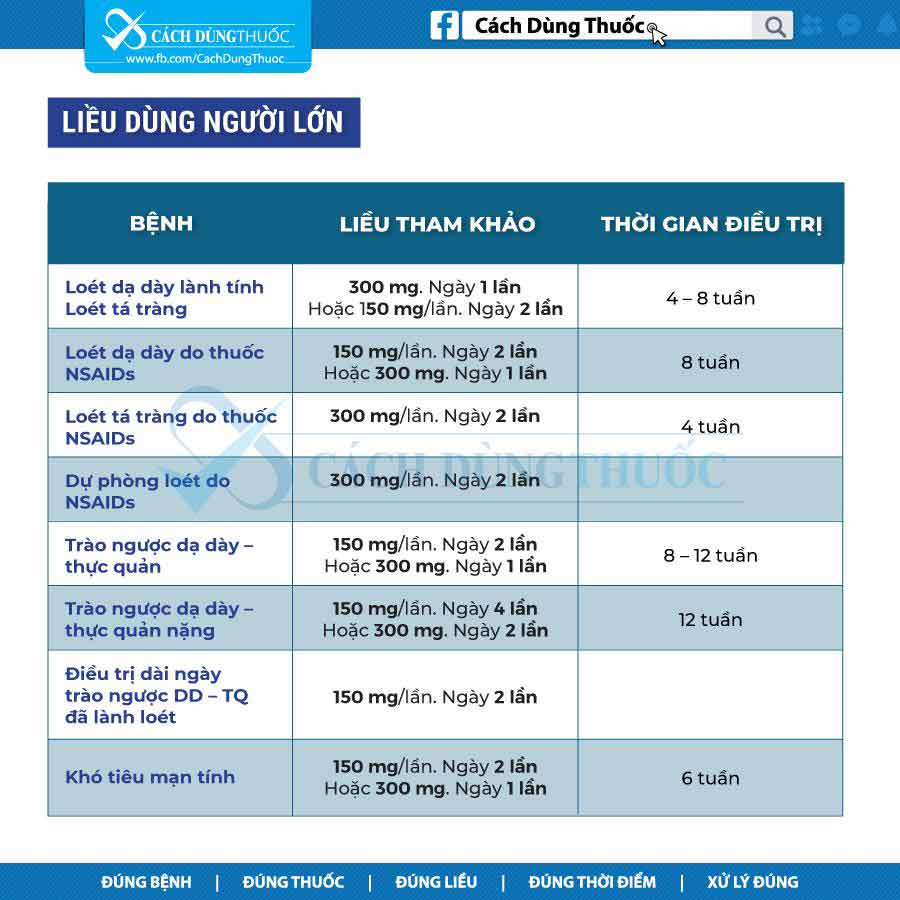
Bệnh trào ngược dạ dày thực quản:
150 mg PO mỗi 12 giờ hoặc 50 mg IM/IV mỗi 6-8 giờ.
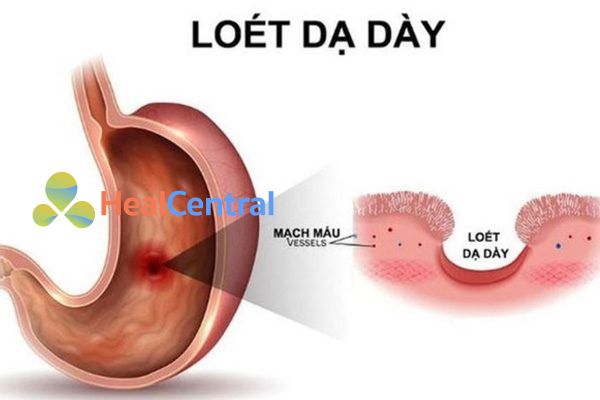
Loét dạ dày, lành tính:
Điều trị: 150 mg PO mỗi 12 giờ hoặc 300 mg PO trước khi đi ngủ.
Duy trì: 150 mg PO trước khi đi ngủ.
Viêm thực quản bào mòn:
150 mg PO mỗi 6 giờ hoặc 50 mg IM/IV mỗi 6-8 giờ bolus gián đoạn hoặc truyền hoặc 6.25 mg/h IV truyền liên tục.
Duy trì: 150 mg PO mỗi 12 giờ.
Tình trạng tăng tiết acid:
150 mg PO mỗi 12 giờ, tối đa 6 g/ngày.
Tiêm truyền: 50 mg (2 mL) IM hoặc IV bolus gián đoạn hoặc truyền mỗi 6-8 giờ, không quá 400 mg/ngày hoặc 6.25 mg/h IV truyền liên tục.
Cân nhắc liều:
- Sử dụng liều thường xuyên hơn có thể là cần thiết. Cá thể hóa điều trị. Liều cao tói 6 g/ngàu đã được sử dụng cho những bệnh nặng.
- Hội chứng Zollinger-Ellison: Bắt đầu truyền IV liều 1 mg/kg/h, sau đó điều chỉnh lên 0.5 mg/kg/h theo lượng acid dạ dày, không quá 2.5 mg/kg/h hoặc 220 mg/h.
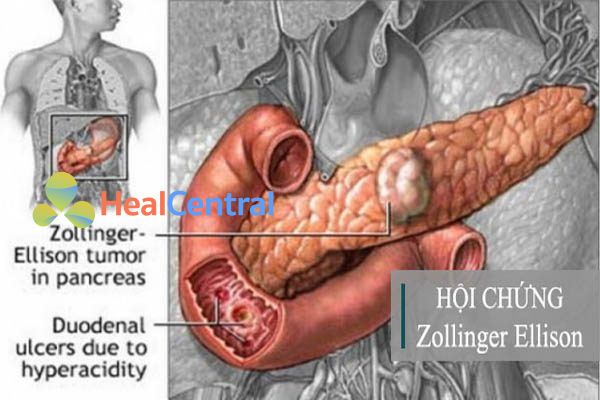
Dự phòng loét do stress (Chỉ định ngoài nhãn):
- 150 mg PO mỗi 12 giờ.
- 50 mg (2 mL) IM hoặc IV bolus gián đoạn hoặc truyền mỗi 6-8 giờ, không quá 400 mg/ngày hoặc 6.25 mg/h IV truyền liên tục.
Chỉnh liều:
Bệnh nhân suy thận:
CrCl < 50 mL/phút: 50 mg IV/IM mỗi 18-24 giờ hoặc 150 mg PO 1 lần/ngày.
Bệnh nhân suy gan:
Không cần chỉnh liều.
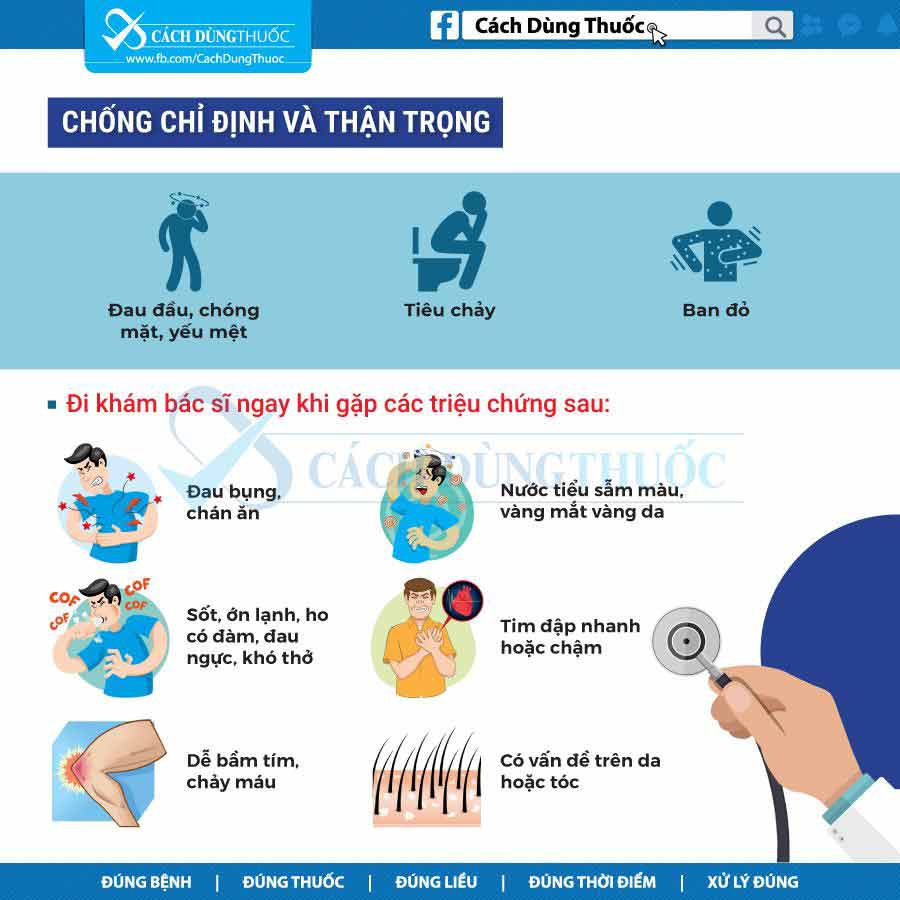
Tác dụng phụ
Thường gặp (1-10%):
- Đau đầu (3%).
Tác dụng phụ < 1%:
- Rối loạn tiêu hóa: Đau bụng, buồn nôn, nôn, táo bón, tiêu chảy
- Rối loạn thần kinh trung ương: Kích động, lú lẫn, chóng mặt.
- Rụng tóc.
- Phản ứng quá mẫn.
Tỉ lệ không xác định:
- Rối loạn máu và hệ tạo máu: Thiếu máu, giảm tiểu cầu (hiếm), giảm cả 3 dòng tế bào máu ngoại vi (hiếm), mất bạch cầu hạt (hiếm), thiếu máu tan huyết miễn dịch mắc phải (hiếm).
- Viêm ruột hoại tử ở thai nhi hoặc trẻ sơ sinh.
- Viêm tụy (hiếm).
- Cơ – xương – khớp: Đau khớp (hiếm), đau cơ (hiếm).
Lưu ý và thận trọng
Nếu bệnh trào ngược dạ dày – thực quản không đáp ứng tốt với thuốc trong 6-8 tuần, không tăng liều mà kê đơn thuốc ức chế bơm proton (PPI) thay thế.
Điều trị kéo dài có thể dẫn đến kém hấp thu vitamin B12 và thiếu hụt vitamin này. Mức độ thiếu hụt liên quan đến liều và hay gặp hơn ở phụ nữ và những người trẻ hơn 30 tuổi.
Thận trọng với bệnh nhân suy thận, cần chỉnh liều.
Thận trọng với bệnh nhân suy gan.
Nồng độ ALT tăng được báo cáo ở liều cao (≥ 100 mg) hoặc sử dụng liệu pháp IV kéo dài (≥ 5 ngày). Theo dõi nồng độ ALT trong thời gian còn còn lại.
Tránh sử dụng ở những bệnh nhân rối loạn chuyển hóa porphyrin cấp.
Các triệu chứng giảm cũng không loại trừ khả năng bệnh dạ dày ác tính.
Trạng thái lú lẫn có thể đảo ngược được báo cáo khi sử dụng (liên quan đến tuổi trên 50 tuổi và suy thận hoặc gan), triệu chứng này biến mất trong vòng 3-4 ngày sau khi ngừng thuốc.
Nếu bệnh nhân có dùng thuốc khác, nên hỏi bác sĩ hoặc dược sĩ liệu ranitidine có thể được dùng đồng thời với nó hay không.
Phụ nữ có thai: Có thể sử dụng. Phân loại thai kì: B.
Phụ nữ đang cho con bú: Thuốc có thể vào sữa mẹ. Sử dụng thận trọng.
Tương tác thuốc
Dùng cùng các thuốc mà sự hấp thu phụ thuộc vào pH thấp của dạ dày (kháng nấm azole, atazanavir, dasatinib, delavirdine, erlotinib, mesalamine, neratinib, pazopanib, ponatinib): Giảm sự hấp thu và giảm tác dụng các thuốc này.

Dùng cùng risedronate: Tăng nồng độ và nguy cơ gặp tác dụng phụ với risedronate do pH dạ dày cao làm hấp thu thuốc này nhanh hơn.
Dùng cùng tafenoquine: Tăng nồng độ và nguy cơ gặp tác dụng phụ với ranitidine do tafenoquine ức chế OCT-2 và MATE.
Dùng cùng các thuốc ức chế P-gp (erdafitinib, erythromycin, ketoconazole…): Làm tăng nồng độ và nguy cơ gặp tác dụng phụ với ranitidine.
Dùng cùng các thuốc cảm ứng P-gp (rifampin, carbamazepine…): Làm giảm nồng độ và tác dụng của ranitidine.
Chống chỉ định
Không sử dụng thuốc cho người quá mẫn cảm với Ranitidine hoặc bất cứ thành phần nào của thuốc.
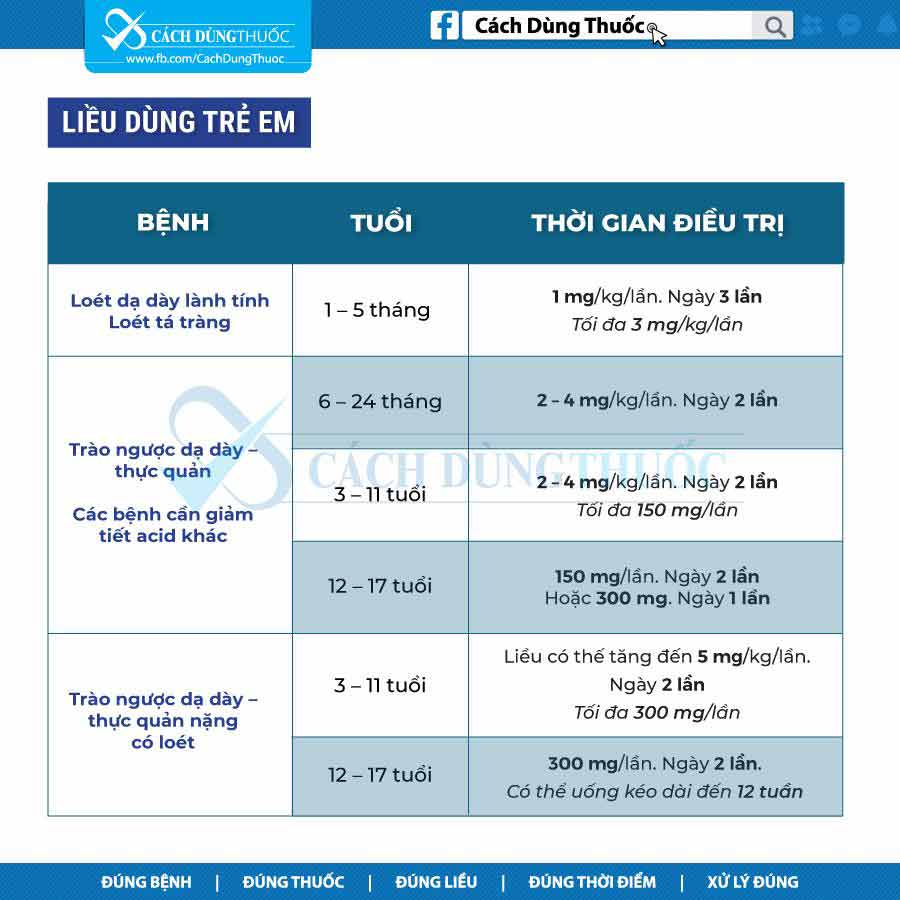
Hướng dẫn sử dụng thuốc RANITIDIN bằng hình ảnh


Tài liệu tham khảo:
https://www.ncbi.nlm.nih.gov/books/NBK532989/
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4973016/
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4612014/
https://www.ncbi.nlm.nih.gov/pubmed/10950032
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4419240/
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6333252/
https://www.ncbi.nlm.nih.gov/pubmed/2368751
Cách dùng thuốc RANITIDINE – fanpage Facebook.